Маточные кровотечения на ранних сроках беременности

Отсутствие месячных после наступления беременности — это нормальное физиологическое явление. Любое появление кровянистых выделений из влагалища в этот период считается осложнением, которое грозит выкидышем. У каждой четвёртой женщины во время ожидания ребёнка возможно развитие данной проблемы. Акушеры-гинекологи тщательно осматривают и обследуют беременную, чтобы разобраться в причине кровотечения на ранних сроках и только после этого окончательно говорят о диагнозе и дальнейшем прогнозе.
Содержание
Причины кровотечений на ранних сроках беременности
Эмбрион на ранних сроках беременности весьма чувствителен к действию внешних факторов и изменений в организме матери. Несмотря на то что беременность не болезнь, а нормальное состояние здоровой женщины, она не всегда может оканчиваться рождением малыша. Но в то же время появление небольшого количества мажущих коричневых выделений, которые напоминают капли крови, в большинстве случаев, не указывает на прерывание беременности.
В самом начале развития эмбриона, а именно в период внедрения оплодотворённой яйцеклетки в эндометрий, происходит повреждение слизистой матки, что вызывает некий дискомфорт внизу живота женщины и так называемое имплантационное кровотечение. Оно не несёт угрозы для развития плода и проходит самостоятельно.
Кровотечение, повторно возникшее до 12 недель, должно насторожить будущую маму и стать поводом для незамедлительного обращения к акушеру-гинекологу. Причинами данной патологии могут быть такие нарушения:
- Эктопическая, или внематочная, беременность.
- Неразвивающаяся или замершая беременность.
- Пузырный занос.
- Разрыв кисты жёлтого тела.
- Самопроизвольный выкидыш.
Как сохранить беременность при возникновении кровотечения — видео
Внематочная беременность
Внедрение оплодотворённой яйцеклетки в слизистую оболочку маточной трубы, яичника, шейки матки или брюшной полости приводит к развитию эктопической, или внематочной, беременности.
Факторы развития
Спровоцировать такое явление могут:
- воспалительные процессы внутренних половых органов;
- новообразования;
- эндометриоз;
- постановка внутриматочной спирали;
- курение;
- восстановительные операции на маточных трубах.
Рост и развитие эмбриона, значительно увеличивающегося в объёме, приводят к разрыву органа, в который имплантировалась яйцеклетка. Чаще всего такое патологическое состояние возникает в полости маточной трубы.
Симптомы заболевания
Нарушение целостности полостного органа, а зачастую это маточная труба, вызывает ряд симптомов у женщины:
- обильное кровотечение в брюшную полость и выделения из влагалища по типу менструальных;
- резкую боль в паху;
- учащённое сердцебиение;
- снижение артериального давления;
- головокружение;
- потерю сознания.
Диагностика патологии
Диагностические меры включают в себя:
- осмотр шейки матки в зеркалах и двуручное влагалищное исследование — определяют нависание заднего свода над влагалищем и его резкую болезненность, а также несоответствие размеров матки предполагаемым срокам беременности;
- общий анализ крови — позволяет диагностировать степень кровопотери и уровень снижения гемоглобина;
- анализ на хорионический гонадотропин человека (ХГЧ) — гормон в крови и мочи женщины, который подтверждает беременность;
- ультразвуковая диагностика тазовых органов — определяет наличие эмбриона и место разрыва маточной трубы;
- пункция заднего свода через влагалище — проводят с целью получения и диагностики жидкости из брюшной полости (при эктопической беременности и нарушении целостности маточной трубы происходит скопление крови).
Лечение
Лечебная тактика при внематочной беременности и разрыве трубы в первую очередь включает оперативное вмешательство, которое может быть выполнено как открытым, так и эндоскопическим путём. Его проводят с целью устранения эмбриона, восстановления и реконструкции маточной трубы, а также для прижигания кровоточащих сосудов.
Медикаментозную терапию применяют для возобновления объёма крови, повышения уровня гемоглобина и остановки кровотечения:
- кровоостанавливающие препараты — Дицинон, Транексам, Аминокапроновая кислота, Контрикал, Викасол;
- лекарственные средства, которые пополняют объём циркулирующей крови в сосудах — Реополиглюкин, Альбумин;
- медикаменты для восстановления запасов железа и нормальных показателей гемоглобина — Феррум Лек, Актиферрин, Мальтофер;
- средства для стимуляции сокращения матки — Окситоцин, Динопрост;
- если диагностика внематочной беременности была проведена на ранних сроках, то используют консервативные методы устранения эмбриона — Винбластин, Метотрексат.
Препараты, которые используют для лечения эктопической беременности — фотогалерея
- Контрикал используют для остановки кровотечения
- Феррум Лек восстанавливает запасы железа
- Реополиглюкин применяют с целью возобновления потери жидкости
- Окситоцин стимулирует сокращение матки
- Метотрексат используют для консервативного лечения внематочной беременности и предотвращения кровотечения
Дополнительные методы лечения
Питание после оперативного вмешательства в первый день должно быть низкокалорийным с преобладанием в рационе пищи углеводного и белкового происхождения.
Применение физиотерапевтических процедур и народных методов лечения нецелесообразно, дабы не спровоцировать усиление кровотечения.
Прогноз и последствия
Разрыв маточной трубы и кровотечение могут привести к геморрагическому или болевому шоку, что грозит летальным исходом. Повторные эктопические беременности и повреждения трубы вынуждают специалистов проводить операции по удалению органа, что в результате может привести к бесплодию.
Замершая беременность
Патология, которая развивается в результате гибели эмбриона, называется замершей беременностью. Женщина может и не подозревать об этом определённое время, пока не возникнут симптомы:
- общей слабости, повышенной температуры тела;
- ноющих болей внизу живота, которые отдают в поясницу;
- мажущих кровянистых выделений со сгустками.
Провоцирующие факторы
Вызвать замершую беременность могут:
- генетические аномалии развития плода, которые ещё на ранних этапах приводят к его гибели;
- инфекционные заболевания:
- токсоплазмоз;
- краснуха;
- герпес;
- цитомегаловирусная инфекция;
- гепатит В;
- сифилис;
- половые инфекции матери, развившиеся в период беременности:
- хламидиоз;
- гонорея;
- уреаплазмоз;
- сахарный диабет и другие гормональные нарушения женщины.
Диагностика
- Опрос и осмотр женщины. Врач выясняет изменения общего состояния женщины, у которой молочные железы становятся мягкими, исчезают признаки токсикоза, появляются неприятные ощущения внизу живота и паху. После осмотра гинеколог констатирует неизменённые размеры матки и закрытый внешний зев её шейки.
- УЗИ матки — позволяет визуализировать плод, но его сердцебиение не прослушивается.
- Определение уровня ХГЧ, который уменьшается в сравнении с предыдущими показателями.
Тактика лечения
После диагностирования у женщины замершей беременности специалисты выбирают одну из трёх тактик лечения патологии:
- Выжидательная — после гибели плода возникает снижение гормонов, которые обеспечивают нормальное течение беременности, что и провоцирует спонтанный выкидыш.
- Оперативная — при развитии кровотечения или возникновении интоксикационного синдрома из-за воспаления плодовых оболочек необходимо неотложное проведение выскабливания полости матки.
- Медикаментозная — методика, которую предпочитают на сроках беременности менее 12 недель. Используют препараты, провоцирующие выкидыш (Мифепристон, Метотрексат).
Для восстановления организма женщины применяют те же группы лекарственных средств, что и при эктопической беременности.
Прогноз лечения и возможные осложнения
Если замершая беременность возникает у женщины повторно, то это признак привычного невынашивания, которое чревато бесплодием. Но в целом при выборе правильной тактики лечения и определения причины развития данной патологии, есть все шансы ощутить радость материнства. Только у 15% женщин оказанное лечение не приносит результатов. Выход из данной ситуации — использование экстракорпорального оплодотворения.
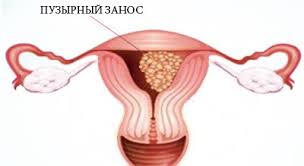
Пузырный занос
Пузырный занос достаточно редкая, но тем не менее серьёзная патология развития беременности, которая возникает в 0,001% случаев.
Оболочка, окружающая эмбрион на начальных этапах развития, имеет вид мешочка с множеством отростков-ворсинок, которые прикрепляются к внутренней стенке матки и питают зародыш. Под воздействием определённых причин происходит их преобразование в большие пузырьки с жидкостью, которые напоминают гроздья винограда.
Причинные факторы
Генетические нарушения, возникшие в момент слияния яйцеклетки с двумя сперматозоидами одновременно, приводят к образованию двойного набора хромосом от отца и развития пузырного заноса. Его разрастание провоцирует не только разрушение плода, но и стенок матки вместе с кровеносными сосудами.
Симптомы
- Главный и наиболее настораживающий симптом — кровотечение, которое возникает на 8 неделе беременности. Оно может быть внешним, с выделением грязной, бурой крови с пузырьками заноса, и внутренним — в брюшную полость.
- Женщина также может предъявлять жалобы на:
- усиление чувства тошноты;
- рвоту;
- появление отёков;
- боль в правом подреберье;
- изменения цвета мочи.
- Повторные кровотечения приводят к снижению уровня гемоглобина, что проявляется головокружением, точками перед глазами, обмороками.
Диагностика пузырного заноса
- Осмотр — влагалищное исследование помогает определить консистенцию матки, так как при пузырном заносе она увеличена в размерах и тугоэластичная, а при беременности — более мягкая и тестообразная.
- УЗИ — показывает отсутствие признаков жизнедеятельности эмбриона: движения, сердцебиения и сформированных частей тела, соответственно сроку беременности. Матка имеет неровную форму с выпуклостями, что указывает на перерождение хориона.
Лечебная тактика
Лечение непосредственной причины кровотечения — пузырного заноса, проводят методом вакуумного отсасывания содержимого матки. Полученный материал отправляют на гистологическое исследование, после чего женщина в течение двух месяцев наблюдается в онкологическом диспансере.
Если клетки пузырного заноса распространились и на соседние органы, то выполняют лучевую терапию с целью их уничтожения.
Для остановки кровотечения также применяют Дицинон, Транексам и другие препараты из данной группы.
Последствия
Женщина имеет высокие шансы повторно забеременеть и родить здорового малыша после курса гормональной терапии. Своевременно оказанное лечение даёт возможность избежать летального исхода.
Разрыв кисты жёлтого тела
Длительное время киста жёлтого тела может совершенно не беспокоить женщину репродуктивного возраста и тем более не приносить никакого вреда её организму.
Образование не препятствует оплодотворению и развитию беременности.
Причины: оргазм, физические нагрузки, стресс
Влияние некоторых факторов может спровоцировать разрыв кисты и кровоизлияние на ранних сроках:
- активный секс и выраженный оргазм;
- физические нагрузки;
- перекрут ножки кисты, который возникает, чаще всего, спонтанно;
- сильные переживания.
Клинические проявления: сильная боль, тошнота, кровотечение и другие
Нарушение целостности данного новообразования вызывает ряд симптомов:
- сильная резкая боль в животе;
- обильное влагалищное кровотечение;
- вынужденное согнутое состояние, в котором пребывает женщина;
- сильная тошнота, возможна рвота;
- холодный пот на лице.
Диагностические меры
Выяснение причины такого острого состояния у беременной женщины не должно занимать много времени, так как важнее в данной ситуации быстро снять боль и устранить кровотечение. Поэтому диагностические манипуляции включают в себя:
- двуручный осмотр гинекологом. При этом наблюдается резкая болезненность при пальпации (ощупывании) придатков матки и выделения крови из внутреннего зева шейки;
- УЗИ, при котором в брюшной полости будет визуализироваться некоторое количество свободной жидкости (кровь).
Лечение
Основная цель — устранение главной причины острого кровотечения, т. е. удаление остатков кисты и коагуляция сосудов. Можно выполнить как с помощью открытого операционного доступа, так и эндоскопическим методом, если акушер-гинеколог имеет большой опыт проведения вмешательств такого типа.
Медикаментозную терапию теми же препаратами, что и при эктопической беременности используют с целью поддержки организма женщины и ребёнка в стабильном состоянии, восстановления уровня гемоглобина и объёма кровопотери.
Прогноз и осложнения
Проведение оперативного лечения заканчивается удалением яичника. Но даже в таких случаях, возможно сохранить беременность или стать мамой повторно.
Дабы избежать неприятных последствий после образования кисты, женщине необходимо не тянуть с медикаментозной терапией, а при увеличенных размерах новообразования — с хирургическим лечением.
Самопроизвольный аборт
Наиболее частым осложнением в ранние сроки беременности является самопроизвольный аборт и вытекающие из этого последствия. Спровоцировать его может:
- оргазм женщины;
- непосильные физические нагрузки;
- патология развития плода или внутренних половых органов женщины;
- приём гормональных препаратов;
- переутомление и психоэмоциональные перегрузки.
Симптомы: кровотечение со сгустками, головокружение, боль и другие
Женщина отмечает появление болей внизу живота и чётко может указать на провоцирующий фактор. Иногда может возникнуть сердцебиение при нормальных показателях артериального давления. Частой жалобой является обильное кровотечение со сгустками из влагалища, которое сопровождается головокружением и потерей сознания.
Диагностика полного аборта
Самопроизвольный выкидыш диагностируют после:
- осмотра, где врач отмечает значительное уменьшение кровотечения, которое напоминает бурые мажущие выделения. Матка уменьшена в размерах, а канал шейки матки закрыт;
- ультразвуковое исследование — показывает отсутствие плодного яйца и эмбриона в полости матки;
- общий анализ крови — определяет повышение количества лейкоцитов, но низкий уровень гемоглобина;
- ХГЧ — показатели сохраняются на прежнем уровне ещё в течение двух недель, так как гормон не успевает вывестись из крови.
Лечение полного аборта
После самопроизвольного аборта женщине назначают:
- препараты для повышения железа — Феррум Лек и др.;
- лекарственные средства для повышения свёртываемости крови и остановки кровотечения — Этамзилат;
- антибиотики — Цефотаксим, Амоксицилин;
- хирургическое вмешательство (если оболочки плодного яйца остались в полости матки).
Медикаментозное лечение — фотогалерея
- Этамзилат используют для остановки кровотечения
- Феррум Лек представляет собой препарат железа, который нормализует уровень гемоглобина в крови
- Цефотаксим — полусинтетический антибиотик группы цефалоспоринов III поколения, широкого спектра действия
Последствия и прогноз
Как правило, беременная женщина с началом кровотечения обращается к специалистам, что позволяет предотвратить осложнения в виде шока, воспалительных процессов половых органов или сепсиса.
Прогноз для жизни после полного аборта благоприятный, но для повторной беременности — сомнительный. Необходимо чётко выяснить причину этого явления и только после длительного лечения думать о возможности родить.
Дополнительные методы лечения причин кровотечения на ранних сроках беременности
Выбирать варианты лечения в виде народных методов или физиотерапевтических процедур возможно только после рекомендации врача. Но главная задача в период острых болей и возникновения кровотечения — сохранить жизнь женщины. В дальнейшем такая терапия также весьма сомнительна, так как может спровоцировать расслабление матки и возникновение повторных кровотечений.
Как дополнительные методы можно использовать витаминотерапию, диету с повышенным содержанием овощей и фруктов.
Лечение замершей беременности, пузырного заноса, разрыва кисты жёлтого тела, полного аборта народными методами может привести к смерти женщины.
Профилактические меры
С целью профилактики кровотечений и других осложнений беременности женщине необходимо:
- планировать свою беременность и готовиться к ней;
- пройти полное обследование организма перед зачатием. Это касается и будущего отца;
- отказаться от вредных привычек;
- избегать действия провоцирующих факторов;
- вести активный и здоровый образ жизни;
- вовремя лечить хронические заболевания;
- встать на учёт в женской консультации по месту жительства и регулярно проходить осмотр у гинеколога.
Отзывы женщин с проблемой кровотечения на ранних сроках беременности
Когда у меня было кровотечение в 14 недель, доктор велел сдать анализы на волчаночный антикоагулянт и антифосфолипидный синдром. С антифосфолипидным — попал в точку. Назначил соответствующие препараты, беременность сохранил.
Ekaterina AL
https://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/krovotechenie_pri_beremennosti_1386682765/
Было сильное кровотечение после узи на 8 неделе. Продожалось наверное дней 9–10. Все эти дни и неделю после лежала дома, врач в больнице сказал такое бывает после узи, с ребенком все было отлично. Таблы никакие не получила:). Ну не сохраняют тут до 12 недель, хоть ты тресни.
Санек
https://deti.mail.ru/forum/v_ozhidanii_chuda/beremennost/krovotechenie_pri_beremennosti_1386682765/
Кровяные мажущие выделение — это первый признак угрозы срыва беременности. Боль внизу живота говорит о том же! Меня с такими симптомами на 6-й недели положили на сохранение.
knsn
http://detstvo.ru/forum/vse-pro-beremennost/371-krovotecheniya-na-rannei-stadii-beremennosti.html
Женщины, которые столкнулись с подобной проблемой ранее, часто могут повторно забеременеть только после длительного лечения. Но правильно подобранные препараты, регулярные консультации у гинеколога и поддержка семьи помогают ощутить радость счастливого материнства.