Диабетическая нефропатия: опасное последствие сахарного диабета

Сахарный диабет часто встречается в настоящее время. Заболевание заставляет человека придерживаться определённого режима: правильно питаться, избегая запрещённых продуктов, контролировать уровень сахара в крови. В противном случае велика вероятность возникновения гипергликемии и наступления комы. Ещё одним опасным последствием является диабетическая нефропатия.
Содержание
Нефропатия при сахарном диабете
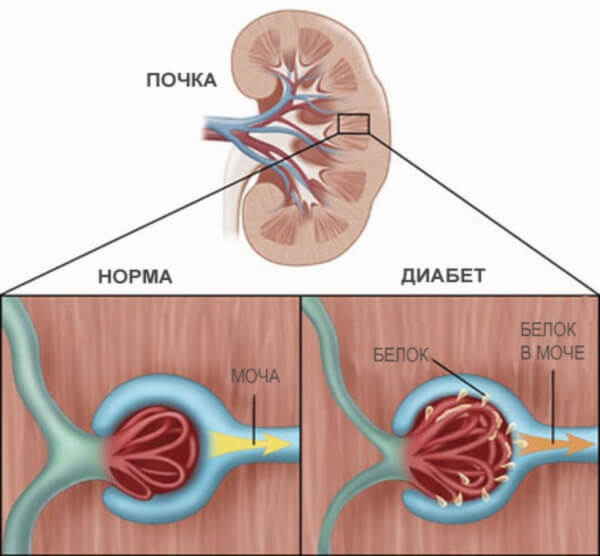
Диабетическая нефропатия — поражение почек, повреждающее сосуды, канальцы и клубочки органа. Заболевание является следствием нарушенного обмена жиров и углеводов, что происходит во время развития сахарного диабета.

Состояние почек при диабетической нефропатии характеризуется повреждением канальцев и клубочков, поэтому орган не справляется со своими задачами
Повреждение почечных артерий, утолщение базальной мембраны и расширение кровеносных сосудов — такие явления наблюдаются у пациента. Далее происходит заполнение пространства между капиллярами молекулами глюкозы и белков, а также замена здоровой ткани на соединительную. Повреждение сосудов приводит к снижению функциональности почечных клубочков и канальцев, поэтому орган перестаёт фильтровать кровь и выводить вредные вещества из организма.
Согласно данным статистики, патология встречается в 60–75% случаев развития сахарного диабета.
Стадии заболевания
Диабетическая нефропатия проходит 5 стадий:
- 1 стадия. Происходит усиление работы, увеличение размеров почек и их сосудов, симптомы нарушения отсутствуют.
- 2 стадия. Начинается с изменения структуры сосудов почек — утолщаются капилляры. Внешние признаки не проявляются. Этот этап развития болезни чаще всего возникает после 2–5 лет развития сахарного диабета.
- 3 стадия. В моче появляется белок, в некоторых случаях повышается артериальное давление. Остальные внешние признаки по-прежнему не наблюдаются. Чаще всего переход болезни в 3 стадию происходит через 5–7 лет после начала развития сахарного диабета.
- 4 стадия. Начинается формирование яркой клинической картины, в моче появляется большое количество белка. Ухудшается самочувствие пациента: наблюдаются сонливость, потеря веса, тошнота и жажда. Всё это появляется спустя 10–15 лет от начала развития сахарного диабета.
- 5 стадия. Происходит склерозирование почечных сосудов , что приводит к значительному ухудшению работоспособности органа. Организм испытывает трудности из-за постоянной интоксикации. Переход патологии в 5 стадию чаще происходит через 15–20 лет от появления сахарного диабета.

Нарушения в почках формируются постепенно: от увеличения кровотока и появления белка в моче до возникновения почечной недостаточности
4 и 5 стадия диабетической нефропатии являются неизлечимыми, но терапия всё равно нужна, так как она предотвращает снижение работоспособности почек.
Видео о нефропатии: комментарии специалиста
Причины развития нефропатии при сахарном диабете
В медицинской науке существует несколько версий развития диабетической нефропатии:
- Нарушение обменных процессов приводит к увеличению уровня сахара, что негативно сказывается на состоянии почечных сосудов. В органе нарушается кровоток, снабжение тканей ухудшается.
- Нарушение почечного кровообращения приводит к увеличению внутриклубочкового давления. Далее повышается скорость образования первичной мочи, что способствует потере белка.
- Нарушение обменных процессов из-за наследственной предрасположенности.
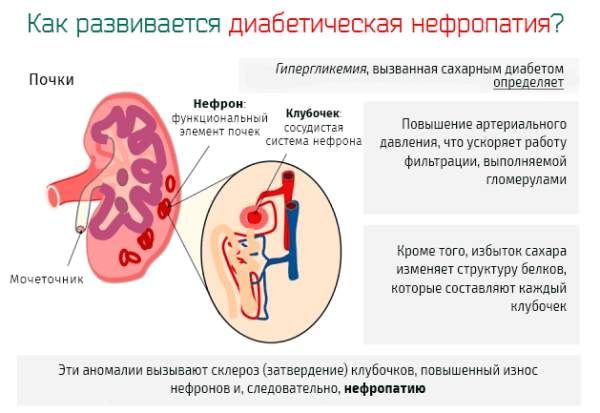
Увеличение сахара в крови, нарушение кровообращения в органе и повышение давления в клубочках приводят к нефропатии
Способствуют образованию патологии следующие факторы:
- вредные привычки;
- несоблюдение рекомендаций врача, например, употребление продуктов с высоким гликемическим индексом;
- раннее образование инсулинозависимого сахарного диабета;
- анемия;
- склонность к постоянному повышению уровня артериального давления;
- гиперхолестеринемия — повышенный уровень липидов в крови.
Симптомы и признаки по стадиям — таблица
| Стадии | 1-2 | 3 | 4 | 5 | |
| Симптомы | Минимальные проявления со стороны почек или же их полное отсутствие:
| Отсутствие явных симптомов заболевания, появление признаков, которые не сразу обращают на себя внимание:
| Появляются выраженные симптомы болезни:
| Происходит значительное ухудшение самочувствия, появляются следующие симптомы:
| |
Методы диагностики
Сбор данных о пациенте и лабораторные методы исследования — основные способы выявления диабетической нефропатии. Во время изучения анамнеза уточняют следующие моменты:
- длительность развития сахарного диабета и его тип;
- симптомы;
- наличие отёков, для чего проводят осмотр больного;
- показатели артериального давления.
Из лабораторных методов диагностики для выявления диабетической нефропатии применяют:
- Общий анализ крови. При этом будут наблюдаться увеличенная скорость оседания эритроцитов (СОЭ), снижение уровня гемоглобина и эритроцитов.
- Общий анализ мочи. Выявит повышенную концентрацию белка, присутствие эритроцитов.
- Биохимическое исследование крови. Покажет повышеный уровень креатинина.
- Пробу Зимницкого. Снижение удельного веса мочи будет указывать на сбой концентрационной функции почек.
- Пробу Реберга-Тареева — определение скорости клубочковой фильтрации. Снижение клиренса креатинина (объёма кровяной плазмы, проходящей через почки и очищающейся от креатинина за минуту) свидетельствует о проблемах в работе почек.
На начальных этапах развития диабетической нефропатии лабораторные показатели могут быть в норме.
Чтобы получить дополнительные сведения о состоянии органов и дифференцировать патологию от других заболеваний, прибегают к методам инструментальной диагностики:
- экскреторной урографии — определению положения и размеров почек, изучению их структуры;
- допплерографии — оценке состояния сосудов, а также их проходимости;
- ультразвуковому исследованию — изучению структуры и объёма органа.
Методы лечения диабетической нефропатии
Терапия заболевания — обязательное условие предотвращения развития нефропатии на начальных этапах, а на поздних — профилактика осложнений и ухудшения состояния. Список средств и методов для лечения болезни огромен, но при использовании каждого из них нужна консультация. Самолечение не только ухудшит самочувствие пациента, но и может стать причиной гибели.
Медикаментозная терапия при нефропатии
Использование лекарств — один из способов улучшения состояния пациента. Терапия диабетической нефропатии включает в себя:
- Устранение альбуминурии — выделения белка вместе с мочой. Используют средства:
- Аторвастатин;
- Ловастатин;
- Ципрофибрат;
- Фенофибрат;
- Пентоксифиллин;
- Сулодексид.
- Нормализацию электролитного баланса. Применяют энтеросорбенты (Энтеродез, активированный уголь), которые поглощают вредные вещества и уменьшают выраженность интоксикации. При высокой концентрации калия назначают средства для уменьшения количества этого элемента (инсулин, раствор глюконата кальция).
- Устранение анемии. Используются следующие препараты в виде инъекций:
- Эпокрин;
- Эпомакс;
- Рекормон.
- Восстановление артериального давления, для чего применяют:
- блокаторы кальциевых каналов (Верапамил, Нифедипин), которые улучшают кровоток и расширяют сосуды, что приводит к исчезновению гипертензии;
- блокаторы рецепторов ангиотензина (Ирбесартан, Лозартан, Эпросартан), снижающие общее и почечное давление;
- ингибиторы АПФ (Эналаприл, Индапамид, Лизиноприл), нормализующие мочеиспускание и обладающие антигипертензивным эффектом (способностью понижать артериальное давление).
- Снижение уровня сахара при помощи таких препаратов, как:
- Глюренорм;
- Диаглинид;
- Натеглинид;
- Глимепирид.
- Восстановление оттока мочи с помощью мочегонных лекарств:
- Фуросемида;
- Диакарба;
- Торасемида;
- Лазикса.
Дозировку и продолжительность терапии может определить только врач. Самолечение чревато для здоровья.
Лекарства для лечения диабетической нефропатии — фотогалерея
- Фуросемид — мочегонное средство
- Лазикс нормализует выведение мочи
- Диакарб — препарат с диуретическим свойством
- Эналаприл нормализует уровень артериального давления
- Глюренорм — средство для уменьшения сахара в крови
- Эпокрин — препарат для устранения анемии
- Аторвастатин устраняет повышенное содержание белка
- Верапамил улучшает кровоток
- Диаглинид нормализует показатели сахара в крови
- Индапамид снижает давление и улучшает выведение мочи
Основы правильного питания
При диабетической нефропатии невозможно обойтись без нормализации питания, ведь многие продукты противопоказаны при сахарном диабете. Кроме того, правильно подобранная диета снижает нагрузку на организм и обеспечивает поступление всех необходимых веществ.
Питание при нефропатии опирается на следующие правила:
- Ограничение соли — не более 6 г в день.
- Контроль суточной нормы потребления белка — от 0,6 до 1 г на 1 кг массы тела больного. Пациентам вводят в рацион диетические сорта мяса и рыбы, белки растительного происхождения. Быстродействующие углеводы тоже ограничивают.
- Соблюдение питьевого режима, который зависит от состояния пациента. Например, при отёках рекомендуется ограничить потребление жидкости — разрешено не более 1–1,5 л в сутки.
- Выбор способа обработки пищи — все блюда либо варят, либо готовят на пару.
Рацион при нефропатии диабетического типа подбирается исходя из гликемического индекса продуктов — показателя, характеризующего влияние пищи на уровень глюкозы в крови.
Разрешённые продукты:
- говядина, телятина, крольчатина;
- крупы: гречка, перловка;
- баклажаны;
- чечевица;
- рыба: окунь, треска, хек;
- капуста: белокочанная, брокколи;
- стручковая фасоль;
- чёрная смородина;
- земляника;
- груши;
- цитрусовые: апельсины, мандарины;
- помидоры.
Ягоды и фрукты рекомендуется употреблять утром и не более 150 г.
Разрешённые продукты — фотогалерея
- Крольчатина — прекрасный диетический продукт, имеющий низкий гликемический индекс и способствующий насыщению организма нужным количеством белка
- Гречневая крупа в любом виде полезна для организма: она насыщает необходимыми микроэлементами и способствует понижению уровня глюкозы в крови
- Чёрная смородина — кладезь витаминов
- Рыба тресковых пород обладает низким гликемическим индексом и содержит в своём составе ценные микроэлементы
Из рациона исключают:
- сгущённое молоко;
- глазированные сырки;
- сливочное масло;
- копчёные продукты;
- мучные изделия;
- картофель;
- жареные блюда;
- хлеб и другую выпечку из пшеничной муки;
- сладости: конфеты, шоколад;
- кофе.
Количество калорий, являющееся дневной нормой для пациента, вычисляют из рассчёта 30–35 ккал на 1 кг массы тела.
Запрещённые продукты — фотогалерея
- Сгущённое молоко содержит много легкоусвояемых углеводов, поэтому его нельзя употреблять
- Кофе рекомендуется не употреблять при диабетической нефропатии
- Копчёные продукты — большая нагрузка для организма, поэтому их нужно исключить
- Сливочное масло содержит насыщенные жиры, которые вредны для организма при сахарном диабете и нефропатии
- Мучные и кондитерские изделия — враги при сахарном диабете
Примерное меню на неделю — таблица
| День недели | Понедельник | Вторник | Среда | Четверг | Пятница | Суббота | Воскресенье |
| Рацион |
|
|
|
|
|
|
|
Физическая нагрузка и упражнения
При физических нагрузках на фоне диабетической нефропатии следует:
- Соблюдать определённую частоту проведения занятий. Оптимальный вариант — не более 4–5 раз в неделю.
- Постепенно увеличивать продолжительности занятий. Рекомендуется начинать с 5–10 минут, доводя это значение до 30–40 минут.
- Проверять уровень сахара в крови перед началом занятий. Низкие или высокие показатели указывают на необходимость их отмены.
- Правильно подбирать режим нагрузок. Начать занятие нужно с разминки (около 5 минут), затем приступить к основной фазе, а завершить упражнения комплексом на расслабление: лёгкой ходьбой, потряхиванием рук и ног, самомассажем.
- Контролировать самочувствие — при ухудшении состояния следует прекратить занятия.

Физкультура при диабетической нефропатии необходима, но при выполнении упражнений следует соблюдать ряд определённых правил
Нужно пройти диагностику перед началом проведения физкультуры. Если показатели сахара не в норме, а реакция мочи на ацетон положительная, то от нагрузок нужно отказаться.
Примерные упражнения:
- подняться на носках, при этом держась за стену или спинку стула. Количество повторений — 15–20 раз;
- медленно приседать — выполнять до появления лёгкой усталости, бязателен отдых между повторениями — примерно 2–3 минуты;
- махи и круговые вращения руками — понадобится небольшое утяжеление в виде гантели или гири (не более 1–2 кг).
Полезны пешие прогулки, во время которых можно чередовать темп. Не запрещены спортивные игры (футбол, волейбол), однако при тяжёлом состоянии от подобных нагрузок лучше отказаться.
Народные средства при диабетической нефропатии
Средства народной медицины нормализуют сахар в крови и уровень артериального давления. Но нужно быть осторожным, применять их разрешено только после получения разрешения врача.
Рецепт № 1:
- Взять 10 лавровых листов и залить 3 стаканами кипятка.
- Настоять в течение 2 часов.
Средство употребляют 3 раза в сутки по 100 мл.
Рецепт № 2:
- Измельчить гречку, чтобы получилась мука.
- Добавить в стакан простокваши 1 ст. л. гречневой муки.
- Настоять средство, оставив его на ночь.
Утром необходимо выпить снадобье. Настой принимают каждый день.
Красная рябина защищает стенки сосудов и укрепляет их, поэтому её полезно применять при нефропатии диабетического типа. Рецепт приготовления средства из этих ягод прост. Для этого нужно:
- Высушить ягоды красной рябины — потребуется 10 г сухих плодов.
- Залить их стаканом кипятка.
- Поставить на водяную баню, томить в течение 15 минут.
- Настоять средство в течение 1 часа.
Лекарство принимают каждый день по 1 стакану.
Наилучшим лечебным эффектом обладают лекарственные сборы, так как они содержат несколько компонентов. Чтобы улучшить работу почек, нужно приготовить средство по следующему рецепту:
- Взять в равных количествах полевой хвощ, цветки календулы и череды, подорожник, тысячелистник, двудомную крапиву.
- Измельчить ингредиенты и перемешать их.
- Взять 1 ст. л. смеси и залить её 200 мл кипятка.
- Настоять лекарство в течение часа.
Средство употребляют 3–4 раза в день по трети стакана. Продолжительность терапии — 3 недели, затем делают перерыв на 7–14 дней и повторяют курс заново.
Народные средства для улучшения самочувствия — фотогалерея
- Цветки календулы избавляют от воспаления и способствуют восстановлению поврежденных участков почек
- Полевой хвощ устраняет отёки и нормализует выведение мочи
- Подорожник обладает смягчающими, регенеративными свойствами
Иные способы лечения
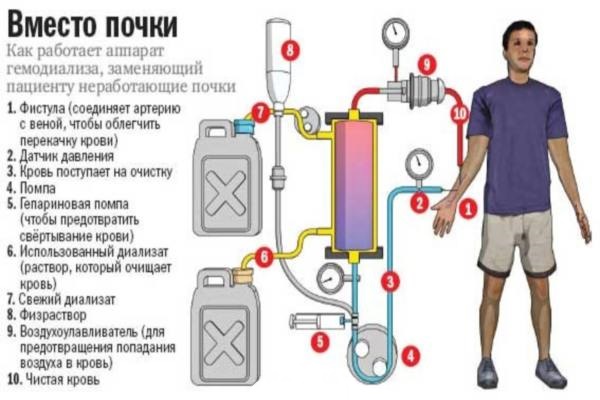
При значительном ухудшении работоспособности почек, организм не справляется с накапливающимися токсинами. Чтобы привести состояние пациента в норму на 4 и 5 стадиях, прибегают к искусственному очищению крови — перитонеальному диализу и гемодиализу. Они способствуют выведению вредных веществ из организма, нормализации кислотно-щелочного баланса и артериального давления.
Процедуры проводятся следующим способом:
- Гемодиализ:
- подключают больного к специальному аппарату при помощи артериовенозного шунта;
- активизизуют насос, который создаёт давление и выводит кровь в фильтр с диализатом — жидкостью для очистки;
- возвращают чистую кровь через другую подключённую вену.
- Перитонеальный диализ:
- закрепляют катетер в подкожной прослойке жира передней брюшной стенки;
- дренируют жидкость из брюшной полости;
- промывают и вводят новый раствор.
Такие мероприятия безболезненны, так как действия по установке катетеров осуществляются под местным наркозом. Обязательно применяются антисептические растворы, при проведении процедуры соблюдается стерильность.
Особенности диабетической нефропатии у детей
При наличии сахарного диабета у ребёнка, вероятность выявления нефропатии крайне мала. Это связано с непродолжительным течением основной болезни, поэтому даже при формировании первых патологических изменений в органе, выявить их тяжело. Единственный способ — постоянное посещение врача и регулярное проведение диагностических процедур.
Согласно исследованиям учёных, вероятность возникновения диабетической нефропатии в более позднем возрасте значительно выше, если диабет появился в детстве.
Лечение ребёнка — сложный процесс, так как некоторые лекарства, которые с успехом применяются у взрослых, детям противопоказаны. Это касается следующих групп препаратов:
- антагонистов рецепторов ангиотензина (Ирбесартан, Лозартан);
- фибратов (Ципрофибрат, Фенофибрат), с помощью которых нормализуют белковый обмен.
В любом случае последнее слово остаётся за лечащим врачом. Именно он сможет определить, какие лекарства можно назначать, а от чего следует отказаться.
Особенности болезни при беременности
Первые стадии диабетической нефропатии протекают незаметно, поэтому регулярное посещение врача — основное мероприятие, помогающее вовремя обнаружить болезнь. Состояние беременной женщины может существенно ухудшиться при переходе патологии на поздние этапы развития. Это проявляется следующими признаками:
- сильной одышкой при длительном пребывании на ногах;
- отёками вокруг глаз, на ногах и руках;
- потерей аппетита;
- общей слабостью;
- плохим качеством сна;
- рвотой и тошнотой, что свидетельствует об интоксикации.
При появлении этих симптомов нужно обратиться за медицинской помощью. Это следует сделать даже в тех случаях, когда признаки выражены слабо: беременность является большой нагрузкой для организма, поэтому своевременное обнаружение и лечение нефропатии позволит избежать снижения работоспособности и без того загруженных почек.

Во время беременности почки подвергаются огромной нагрузке, поэтому ранние диагностика и лечение нефропатии крайне важны для здоровья будущей матери и её ребёнка
Прогнозы и последствия
При развитии 1–3 стадии патологии прогнозы благоприятны. Пациенту необходимо:
- следить за артериальным давлением и предпринимать шаги по его нормализации;
- соблюдать предписания врача, касающиеся диеты и приёма лекарств;
- контролировать уровень сахара в крови.
Дальнейшее прогрессирование болезни и переход на 4 или 5 стадию усугубляют ситуацию, так как на этих этапах диабетическая нефропатия неизлечима. Больному показана заместительная терапия, а в тяжёлых случаях — пересадка почки, иначе последствия могут быть печальными. Нередко при этом наблюдаются:
- возникновение анемии — уменьшение количества эритроцитов и гемоглобина в крови;
- формирование хронической почечной недостаточности — нарушение функций органа;
- летальный исход.
Диабетическая нефропатия — не приговор, а всего лишь диагноз. Своевременное обнаружение патологии повышает вероятность выздоровления, поэтому при сахарном диабете рекомендуется следить за собственным самочувствием и регулярно посещать врача.