Воспаление почек: как победить недуг, грозящий инвалидностью

Воспаление почек — это весьма распространённая патология, которая встречается у людей любого возраста и пола. Болезнь может приводить к утрате трудоспособности и способна спровоцировать развитие почечной недостаточности. Именно поэтому необходимо разобраться, почему возникает воспаление почек, запомнить, как своевременно выявить недуг, и понимать, какими методами с ним можно бороться.
Содержание
Характеристика воспаления почек
Воспаление почек (в медицине такую патологию называют нефритом) – это группа инфекционных заболеваний, которые могут охватывать любую часть органа (сосуды, клубочки, канальцы почки, чашечно-лоханочный аппарат).
Нефриты возникают в результате частых и длительных переохлаждений, после которых значительно снижается иммунная защита, или являются осложнением некоторых болезней, протекающих в организме (иногда даже обычной простуды). На фоне таких событий в почки проникают патогенные микробы или вирусы, провоцирующие развитие воспалительного процесса. Чаще всего возбудителями нефритов являются стафилококки, энтерококки, кишечные палочки.
Развитию нефритов больше подвержены женщины. Это связано с анатомическим строением мочеполовой системы. У женщин широкая и довольно короткая уретра, близко расположена к заднему проходу. Благодаря таким особенностям инфекция легко может проникнуть в мочевыводящую систему.
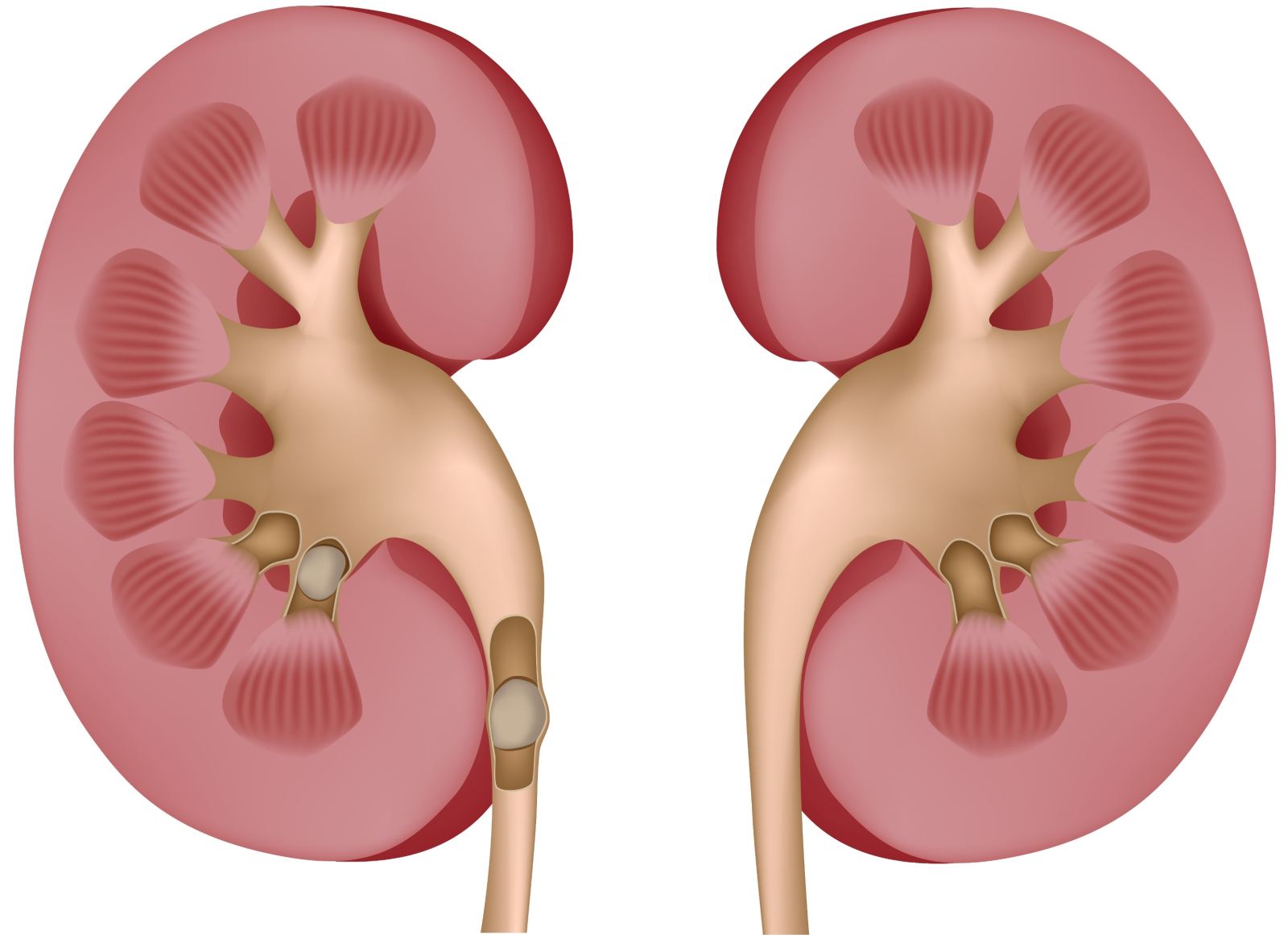
Краткая анатомия почек
Почки состоят из нефронов, которые включают в себя маленькие клубочки и почечные канальцы. Именно нефроны служат теми фильтрами, которые выделяют из жидкости мочу. Они, в свою очередь, являются структурной единицей чашечно-лоханочной системы, в которую поступает выработанная урина. Из лоханки моча идёт в мочеточник, а дальше переходит в мочевой пузырь.
Классификация патологий
Все воспалительные процессы в почках подразделяются на несколько разновидностей по определённым признакам.
Виды нефритов
В зависимости от поражённого отдела почки нефриты классифицируют на следующие недуги:
- Гломерулонефрит. Это патология, при которой воспалительный процесс охватывает почечные клубочки. Чаще всего она служит осложнением заболеваний, вызванных гемолитическим стрептококком (например, ангины). Один из самых характерных симптомов гломерулонефрита — это гематурия (наличие крови в моче). Кроме него, пациент может жаловаться на повышение давления, отёчность, боли в пояснице.
- Пиелонефрит. Воспалительный процесс поражает паренхиму, чашечки и лоханки почки. Вызывать такой нефрит могут кишечные палочки, стафилококки. Патогенная флора чаще всего проникает в почки через мочеполовую систему, но иногда бактерии приносятся с током крови из имеющегося в организме очага инфекции. При пиелонефрите пациент жалуется на повышение температуры, появление боли в пояснице, частые и болезненные мочеиспускания.
- Интерстициальный нефрит. При такой патологии воспаление охватывает канальцы и интерстициальную ткань (это вещество, заполняющее пространство меж клубочками, канальцами). Патология может быть вызвана не только инфекцией, но и чрезмерным злоупотреблением синтетическими медикаментами. Для данного вида нефрита характерны следующие симптомы: гематурия, слабость, повышение давления, боль в пояснице, отёчность, полиурия (увеличение суточного выделения мочи).
- Лучевой нефрит. Недуг спровоцирован длительным воздействием на организм ионизирующего излучения. При таком нефрите поражаются почечные канальцы.
- Шунтовый нефрит. Патология затрагивает почечные клубочки и вызывает повреждение иммунного комплекса.
Формы нефритов
По характеру протекания воспаление почек может быть:
- Острым. Воспалительный процесс развивается очень быстро. Чаще всего пациент сталкивается с ярко выраженной клинической картиной. Такое состояние требует немедленного обращения к врачам.
- Хроническим. Это длительно текущий воспалительный процесс, при котором симптоматика выражено слабо. Иногда могут наблюдаться периоды обострения. Они быстро проходят, и человек вновь не испытывает неприятных симптомов. Хронический нефрит может развиваться на протяжении нескольких лет. Постепенно у больного начнут появляться характерные симптомы недуга: снижение аппетита, бледность покровов, иногда желтизна кожи, учащение мочеиспускания, тошнота. Именно хроническая форма воспаления может привести к развитию почечной недостаточности. Но если отнестись к патологии серьёзно на начальной стадии протекания, то финал может быть не таким плачевным.
Дополнительные классификации
По локализации нефрит может быть:
- очаговым. При данной патологии отмечаются обособленные очаги воспаления в почках;
- диффузным. Опасная форма патологии. При диффузном нефрите клубочки полностью поражены. Это приводит к необратимым изменениям тканей, в результате чего почка может погибнуть.
По происхождению воспаление почек бывает:
- первичным. Патология спровоцирована первичными факторами. При данном недуге инфекция сразу попадает в мочевыделительную систему;
- вторичным. Нефрит развился на фоне протекающих в организме патологий. Например, грипп спровоцировал осложнение в виде воспаления почек.
Причины развития
Основная причина развития воспалительного процесса — это поражение почек патогенными бактериями. Факторами, способными запустить процесс инфицирования бобовидных органов, могут выступать следующие моменты:
- переохлаждение организма;
- эндокринные патологии: сахарный диабет;
- отравление ядами, тяжёлыми металлами;
- гинекологические болезни: сальпингит, оофорит;
- травмы органов пищеварительного тракта;
- инфекционные недуги: малярия, туберкулёз, грипп, сифилис;
- миеломная болезнь;
- злоупотребление лекарственными средствами (особенно антибиотиками);
- амилоидоз почек;
- системные патологии соединительной ткани;
- аллергия;
- гиподинамия (пониженная подвижность) или чрезмерная физическая активность;
- тромбозы;
- несвоевременные опорожнения мочевика (привычка «терпеть»);
- хронический алкоголизм;
- неправильное питание;
- нефропатия беременных;
- несоблюдение правил личной гигиены;
- онкологические болезни.
Причины и лечение воспаления почек — видео
Симптомы воспаления почек
Клиническая картина зависит от формы недуга. Поэтому рассматривать симптомы острого воспаления почек необходимо отдельно от признаков патологии, протекающей в хроническом режиме.
Признаки острого воспаления
О протекании в почках острого воспалительного процесса могут свидетельствовать следующие симптомы:
- сильная боль в районе поясницы, иногда отдающая в живот;
- повышение температуры (показатели могут достигать 40 °C);
- озноб;
- чрезмерная потливость;
- повышение давления;
- учащение мочеиспускания, при этом снижается количество урины;
- метеоризм, диарея;
- изменение мочи (урина тёмная, мутная, иногда в ней присутствуют хлопья);
- слабость, апатия;
- чувство жажды;
- тошнота, в некоторых случаях со рвотой;
- отёчность лица, конечностей;
- присутствие в урине гноя, крови;
- болезненное мочеиспускание (свойственно женщинам).
Клиническая картина хронической формы
Хроническое воспаление почек развивается чаще всего в результате недолеченного острого нефрита. Для такой формы патологии характерны следующие симптомы:
- снижение работоспособности;
- постоянное ощущение слабости;
- незначительное повышение давления;
- тянущая, тупая боль в районе поясницы (может быть постоянной или появляться время от времени);
- сильная потливость во сне;
- ухудшение состояния ногтей и волос (они становятся слабыми, ломкими);
- нормальная или немного сниженная температура;
- сниженный аппетит;
- периодически появляющаяся боль во время мочеиспускания.
Диагностика патологии
Если время от времени возникает боль в пояснице (именно этот симптом чаще всего сигнализирует о развитии почечных недугов), то необходимо посетить уролога или нефролога. При подозрении на воспаление почек врачи порекомендуют пациенту следующие исследования:
- Анализ мочи. При нефрите урина содержит лейкоциты, свидетельствующие об инфекции в организме. Наличие воспаления почек подтверждают эпителиальные клетки и цилиндры. Кроме того, в моче может присутствовать белковый осадок, указывающий на ухудшение почечных функций. Нормой считается содержание белка до 0,033 г, если показатель выше — то это патология.
- Анализ крови. При воспалительных процессах анализ покажет повышенный уровень лейкоцитов и СОЭ.
- Ультразвуковое исследование почек (УЗИ). Данная диагностика позволяет оценить состояние чашечно-лоханочного аппарата почки, который при нефрите претерпевает значительные изменения. УЗИ даст возможность выявить пиелонефрит по характерной деформации и расширению лоханки.
- Рентген с контрастом. В организм пациента вводится специальное контрастное вещество. Во время прохождения этого компонента по каналам и сосудам делают целую серию снимков. Такое рентгенологическое исследование позволяет выявлять патологические процессы в мочеполовой системе по интенсивности распространения контрастного вещества.
- Магнитно-резонансная или компьютерная томография. Такие методы считаются универсальными способами диагностики. Они позволяют изучить послойно почечные ткани, определить местоположение бобовидных органов по отношению к иным системам. К таким мероприятиям прибегают в тех случаях, когда постановка диагноза вызывает у врача множество сомнений. МРТ или КТ позволяет дифференцировать нефрит с опухолями почек (доброкачественными и злокачественными).

Ультразвуковое исследование позволяет определить патологические процессы, спровоцированные воспалением
Методы лечения
Терапия нефрита зависит от формы болезни, стадии запущенности патологии и индивидуальных особенностей пациента. Обычно при воспалении почек назначается комплексное лечение, включающее в себя несколько направлений, таких как:
- медикаментозная терапия;
- соблюдение диеты;
- изменение образа жизни;
- терапия народными средствами;
- занятия гимнастикой.
В некоторых случаях при неэффективности консервативной терапии врачи могут прибегать к помощи хирургического вмешательства.
Медикаментозное лечение
Выбор лекарств полностью зависит от формы и типа нефрита, а также от причин патологии и сопутствующих недугов. Чаще всего при воспалениях почек рекомендуют следующие группы препаратов:
- Диуретики. Мочегонные лекарства помогают выводить из организма лишнюю жидкость. Это способствует уменьшению отёчности. Кроме того, диуретики вымывают токсины, благодаря чему значительно снижается уровень интоксикации (отравления). Пациенту могут быть порекомендованы следующие мочегонные препараты:
- Фуросемид;
- Торасемид;
- Диакарб;
- Лазикс;
- Индапамид.
- Антибиотики. Эти лекарства подбирают в зависимости от патогенных бактерий, которые стали причиной развития воспалительного процесса. Чаще всего назначают следующие антибиотики:
- Амоксиклав;
- Левомицетин;
- Гентамицин;
- Оксациллин;
- Ципрофлоксацин.
- Спазмолитики. Их рекомендуют при сильных болях. Спазмолитики позволяют купировать спазмы гладких мышц мочевыделительной системы. Благодаря такому воздействию удаётся значительно снизить дискомфорт. Больному могут назначить следующие препараты:
- Но-Шпа;
- Дипрофен;
- Спазмалгон;
- Папаверин;
- Платифиллин.
- НПВП. Нестероидные противовоспалительные препараты призваны купировать болевой синдром, снизить температуру и уменьшить выраженность воспалительного процесса. С такими функциями эффективно справляются следующие средства:
- Нимесулид;
- Аскофен;
- Индометацин;
- Диклофенак;
- Мелоксикам;
- Пироксикам.
- Глюкокортикостероиды. При сильных болях и чрезмерно выраженном воспалительном процессе врачи могут назначать стероидные противовоспалительные препараты. Обычно при воспалениях почек рекомендуют такие средства:
- Преднизолон;
- Гидрокортизон;
- Дексаметазон;
- Кеналог;
- Дипроспан.
- Растительные препараты. Для лечения почек могут применяться специальные растительные препараты, которые уменьшают выраженность воспалительных процессов, купируют спазмы и ускоряют восстановление поражённых тканей. Обычно назначают следующие лекарства:
- Канефрон;
- Фитолизин;
- Уролесан.
- Иммунностимуляторы. Эти лекарства направлены на укрепление организма, усиление его защитных функций. Чаще всего рекомендуют следующие препараты:
- Виферон;
- Тактивин;
- Циклоферон;
- Тималин;
- Тимоген.
- Цитостатики. Данные лекарства востребованы в лечении гломерулонефрита. Препараты позволяют снимать гиперактивность почечной ткани, блокируют выработку аутоантител (иммунных глобулинов, направленных на собственные клетки и ткани организма). Обычно рекомендуют такие средства:
- Циклофосфамид;
- Азатиоприн.
- Витамины. Они укрепляют сосуды почечных клубочков. В терапию чаще всего включают:
- рутин;
- витамины группы В;
- витамин С.
- Гипотензивные средства. Если на фоне воспаления почек развилась гипертония, то пациенту рекомендуют препараты, снижающие давление. Врачи могут назначать такие лекарства:
- Верапамил;
- Каверил;
- Финоптин.
- Ангиопротекторы. Такие лекарства улучшают кровоснабжение почек. Обычно рекомендуют следующие препараты:
- Трентал;
- Курантил.
Лекарства от воспаления почек — фотогалерея
- Фуросемид снижает отёчность и очищает почки от токсинов
- Левомицетин борется с патогенными бактериями
- Но-Шпа купирует спазмы и снижает боль
- Нимесулид снижает выраженность воспаления, купирует боль
- Дексаметазон позволяет купировать очень сильное воспаление
- Фитолизин способствует восстановлению поражённых тканей
- Циклоферон усиливает иммунную защиту организма
- Верапамил помогает снижать высокое давление
- Трентал улучшает почечный кровоток
Лекарственные препараты при воспалении почек — видео
Народные средства
При воспалении почек хорошо помогают народные средства. Однако не нужно забывать, что заменить фармакологическое лечение знахарские рецепты не могут. Они выступают только дополнением к основной терапии и применяются лишь в том случае, если лечащий врач их одобряет.
Лечебный отвар
Отвар, сочетающий в себе силу нескольких лекарственных растений, помогает купировать воспалительный процесс, протекающий в почках. Напиток обеспечивает мягкий мочегонный эффект, благодаря чему происходит очищение мочевыделительной системы.
Компоненты:
- льняные семена — 1 ст. л.;
- крапива двудомная — 1 ст. л.;
- листья берёзы — 1 ст. л.;
- листья земляники — 1 ст. л.;
- вода — 1 ст.
Что делать:
- Измельчите все компоненты, тщательно перемешайте их.
- Возьмите 1 ст. л. полученного сбора.
- Залейте сырьё кипятком.
- Кипятите смесь на водяной бане в течение 15 минут.
- Затем дождитесь, пока отвар остынет.
- Процедите напиток.
- Употребляют отвар дважды в день за 15 минут до еды по 1 стакану. Длительность лечения составляет 1–2 недели.
Настой лопуха
Настой лопуха помогает восстанавливать функционирование почек. Это средство применяется даже при начальной стадии почечной недостаточности.
Компоненты:
- корень лопуха (измельчённый) – 2 ст. л.;
- вода — 1 л.
Что делать:
- Измельчённый корень заливают кипятком.
- Напиток настаивают в термосе в течение 10–13 часов.
- Затем настой процеживают.
Выпивают такой чай за одни сутки. Лечение продолжают 10–14 дней.
Во время лечения внимательно контролируйте процесс мочевыделения. Если возникла хоть незначительная задержка мочи, терапию лопухом нужно прекратить и сразу обратиться к врачу.
Отвар шиповника
Отвар шиповника значительно снижает выраженность воспалительного процесса. Напиток уменьшает отёчность почечных тканей. Кроме того, шиповниковый отвар способствует усилению иммунной защиты.
Компоненты:
- ягоды шиповника — 100 г;
- вода — 0,5 л.
Что делать:
- Ягоды залейте кипятком.
- Варите напиток на мелком огне в течение получаса.
- Остудите и процедите отвар.
Употребляйте напиток по ½ стакана перед каждым приёмом еды. Длительность такого лечения составляет 10–14 дней, а при необходимости может быть продлена врачом до 3–4 недель.
Народные средства от воспаления почек — фотогалерея
- Семя льна эффективно снижает выраженность воспалительного процесса
- Крапива очищает почки от токсинов
- Листья берёзы купируют воспаление
- Листья земляники очищают почки и нормализуют обменные процессы
- Корень лопуха восстанавливает функционирование почек
- Шиповник снижает отёчность и укрепляет иммунитет
Народные средства для лечения воспаления почек — видео
Рекомендации по образу жизни
Если вы столкнулись с воспалением почек, то настройтесь на то, что придётся пересмотреть свой образ жизни. Соблюдая рекомендации врачей, учитывая некоторые ограничения, можно значительно ускорить процесс лечения.
Итак, основные правила пациентов, страдающих от нефрита:
- откажитесь от горячих ванн. Если в организме протекает воспалительный процесс, то чрезмерное прогревание поясницы может спровоцировать обострение недуга;
- избегайте посещения саун и бань. Во-первых, опасно перегревание, а во-вторых, высок риск присоединения вторичной инфекции;
- откажитесь от алкоголя. Спиртные напитки воздействуют на почки, словно токсины. Алкоголь разрушает бобовидный орган, провоцируя скопление жидкости и тем самым приводя к отёчности;
- бросьте курить. Никотин способствует повышению давления и приводит к спазму сосудов. Почка не получает питания в достаточном объёме. Значительно ухудшается и отток токсинов. Это приводит к постепенной гибели почечных тканей. Орган ослабевает и становится лёгкой мишенью для разного рода инфекций;
- соблюдайте диету. При воспалении почек врач назначает специальное питание, призванное снизить нагрузку на почки и обеспечить эффективное их очищение. Основные принципы диеты заключены в снижении соли (не больше 5 г в сутки), отказе от вредной пищи (жирных, жареных, острых блюд, фастфуда), употреблении чистой воды (около 2–2,5 л в сутки).
Лечебная гимнастика
При воспалении почек очень полезен спорт. Малая подвижность приводит к застойным явлениям, на фоне которых может усиливаться воспалительный процесс. Однако главное не переборщить, поскольку слишком высокая физическая активность также способствует обострению нефрита. Учитывая такие моменты, очень важно перед началом занятий проконсультироваться с лечащим врачом и подобрать правильный комплекс ЛФК.
Лечебная физкультура выполняет несколько задач:
- способствует нормализации обменных процессов;
- восстанавливает кровообращение в почках;
- уменьшает застойные явления в мочевыделительной системе;
- нормализует давление.
Категорически запрещено делать гимнастику во время обострения патологии.
Приблизительный комплекс упражнений
Лечебная гимнастика при воспалении почек может включать следующие упражнения:
- Лёжа на спине. Левая нога согнута в колене. На вдохе поднимите вверх правую руку. На выдохе вернитесь в исходное положение. Теперь согните в колене правую ногу и выполните упражнение левой рукой. Повторите 5–6 раз.
- Лёжа на спине. Руки на талии. Вдохните. После вдоха поднимите голову и плечи вверх. Сделайте выдох, при этом смотрите на свои носки. Опуститесь на пол. Вдохните. Повторите упражнение 5–6 раз.
- Лёжа на спине. Левая рука поставлена на грудь, правая — на живот. На вдохе обе руки должны почувствовать наполнение организма кислородом (подняться вверх). На выдохе обе ладони медленно опускаются вниз. Дыхание грудью и животом повторите 6–7 раз.
- Лёжа на левом боку. Левая нога согнута в колене, а левая рука поднята вверх. Поднимите правую ногу, согните её в колене и на выдохе подтяните к животу. Повторите упражнение для каждой ноги по 4–5 раз.
- Лёжа на левом боку. На вдохе медленно согните правую ногу и подтяните её к животу. При этом параллельно ноге поднимите вверх правую руку. Выдохните, вернувшись в исходное положение. Повторите упражнение 4–5 раз на каждом боку.
Во время физкультуры обязательно прислушивайтесь к своим ощущениям. Если гимнастика вызывает боль или дискомфорт, то отложите это упражнение.
Прогноз и возможные осложнения
Если пациент впервые столкнулся с острой фазой воспаления почек, то при своевременном и адекватном лечении можно полностью победить недуг. В случае хронического нефрита достигнуть полного выздоровления вряд ли удастся, однако можно добиться значительного улучшения состояния и предотвратить опасные осложнения.
Тяжёлые последствия
Если пациент длительное время игнорирует патологию, не обращается к врачам за помощью или практикует самолечение, то высок риск развития таких осложнений, как:
- присоединение вторичной инфекции и развитие дополнительных недугов (уретрита, простатита, цистита, пиелита);
- появление множественных абсцессов в почках;
- развитие острой задержки мочеиспускания;
- формирование мочекаменной болезни;
- развитие почечной недостаточности;
- образование карбункула в почке;
- развитие уремической интоксикации и комы;
- летальный исход.
Особенности протекания патологии у детей
Воспаление почек в детском возрасте может развиться как самостоятельный процесс, но чаще всего оно служит осложнением перенесённой ангины, острой вирусной инфекции. Следует понимать, что организм ребёнка ещё несовершенен и не может дать отпор инфекциям, поэтому риск появления нефрита в детском возрасте довольно высок.
Воспаление почек у детей практически всегда проявляется характерной симптоматикой:
- гипертермия (температура может повышаться до 39–40 °C);
- отсутствие аппетита;
- плохое самочувствие, плаксивость;
- тошнота, рвота;
- нарушение сна;
- боль в пояснице (с одной или с обеих сторон);
- отёчность;
- повышение давления;
- уменьшение количества мочи;
- изменение цвета и состава урины (моча становится тёмной, мутной, в ней содержится осадок или кровь).
Если присутствуют хоть несколько из приведённых выше симптомов, то ребёнка необходимо как можно быстрее показать детскому нефрологу. Лечение чаще всего проводится в стационаре, поскольку у малышей (в связи с несовершенностью организма) очень высок риск развития осложнений.
Детям назначают следующее медикаментозное лечение:
- антибиотики: Солютаб, Аугментин, Амоксициллин, Флемоксин;
- противовоспалительные препараты: Найз, Ибупрофен, Нимесулид, Парацетамол;
- регидратационные средства (предупреждающие обезвоживание организма): Регидрон, Орасан, Нормогидрон, Маратоник;
- антимикробный фитопрепарат: Канефрон Н.
Ребёнку рекомендуют соблюдать постельный режим и придерживаться назначенной доктором диеты.
Медикаментозное лечение детей — фотогалерея
- Аугментин борется с инфекцией
- Парацетамол снижает выраженность воспаления
- Регидрон защищает от обезвоживания
- Канефрон Н помогает восстанавливать работу мочевыводящей системы
Доктор Комаровский об инфекции мочевыводящих путей — видео
Воспаление почек при беременности
Появление воспаления почек у беременной — это частое явление. С подобной проблемой сталкиваются около 12% будущих мам. Развитие нефрита продиктовано следующими моментами. Растущая матка сдавливает мочеточник (чаще всего страдает правый канал). Это приводит к застаиванию мочи. Кроме того, в организме будущей мамы происходит гормональная перестройка, изменяется соотношение прогестеронов и эстрогенов. Такой процесс ухудшает перистальтику мочеточников, способствуя усилению застоя мочи. Длительная задержка урины создаёт благоприятную почву для развития воспалительно-инфекционного процесса.
Нефрит у беременных всегда проявляется остро. Чаще всего женщины сталкиваются со следующей симптоматикой:
- повышение температуры до 38–40 °C;
- сильная боль в пояснице;
- тошнота, рвота;
- боль, которая может распространяться на пах, ногу, живот;
- озноб;
- боль во время мочеиспускания;
- вялость, общая слабость;
- головная боль;
- снижение аппетита;
- боли в мышцах.
Отсутствие адекватного лечения очень опасно как для матери, так и для плода. Если женщина игнорирует терапию, то подвергает себя и малыша следующим рискам:
- появлению гнойной полости в почке у матери;
- внутриутробной гибели младенца;
- преждевременным родам или самопроизвольному выкидышу;
- внутриутробному инфицированию плода (в дальнейшем оно может проявиться у ребёнка поражением глаз, почек или любых иных органов).
Лечение будущей мамы проводится только в стационаре под контролем акушера-гинеколога и нефролога. Медикаментозная терапия включает следующие группы препаратов:
- антибиотики: Ампициллин, Эритромицин, Цефалексин, Супракс;
- спазмолитики: Ревалгин, Баралгин;
- противомикробные средства: Фурагин, 5-НОК;
- десенсибилизирующие препараты (для снижения силы воспаления): Диазолин, Супрастин;
- фитопрепараты (для нормализации работы почек): Цистон, Канефрон;
- витамины: аскорбиновая кислота, витамины группы В.
Чтобы восстановить отток мочи, женщине рекомендуется регулярно (по 4–5 раз в сутки) принимать коленно-локтевую позу. В таком положении матка перестаёт сдавливать мочеточник, и отток урины проводится в полном объёме.
Препараты для беременных от нефрита — фотогалерея
- Эритромицин уничтожает патогенные бактерии
- Баралгин снижает боль и купирует спазмы
- 5-НОК эффективно борется с микробами
- Супрастин снижает выраженность воспалительного процесса
- Цистон восстанавливает работу почек
Болезни почек во время беременности — видео
Воспаление почек — это весьма неприятная болезнь, которая может значительно ухудшить качество жизни, а в случае отсутствия лечения привести к инвалидности или даже к летальному исходу. Именно поэтому не стоит практиковать самолечение. Подобрать адекватную терапию без выявления истинной причины и возбудителя недуга невозможно. А любое промедление может привести к развитию осложнений. Справиться с нефритом удастся только в том случае, если вы полностью и безоговорочно соблюдаете все назначения и рекомендации врача.