Субарахноидальное кровоизлияние: причины, лечение, прогноз

Субарахноидальное кровоизлияние — довольно часто встречающаяся патология, которая во многих случаях может иметь очень серьёзные последствия для жизни и здоровья пациента — от инвалидизации до летального исхода.
Содержание
Что представляет собой патология
Субарахноидальным кровоизлиянием называется состояние, при котором в полость между мягкой и паутинной оболочками головного мозга, имеющей название субарахноидальной, происходит попадание крови. В норме это пространство заполнено ликвором (спинномозговой жидкостью). Результатом такого кровоизлияния становится нарушение мозгового кровообращения. Это заболевание является видом геморрагического инсульта.
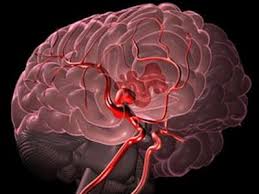
Субарахноидальное кровоизлияние в мозг — это болезнь, характеризующаяся образованием кровотечения в промежутке между мягкой и паутинной оболочками мозга
- больные гипертонией;
- пациенты, имеющие врождённые аномалии сосудов головного мозга;
- злоупотребляющие алкоголем и наркоманы.
Классификация заболевания
В основе классификации субарахноидального кровоизлияния лежат два фактора — этиология (причина возникновения) заболевания и его распространённость. Оценить второй фактор возможно лишь в результате анализа данных компьютерной или магнито-резонансной томографии головного мозга. При этом одновременно учитывается наличие паренхиматозного (внутримозгового) и вентрикулярного (внутрижелудочкового) компонента кровоизлияния. Таким образом, выделяют следующие виды патологии:
- изолированное субарахноидальное кровоизлияние;
- субарахноидально-паренхиматозное;
- субарахноидально-вентрикулярное;
- субарахноидально-паренхиматозно-вентрикулярное.
В медицинской практике принята классификация по Фишеру, которая учитывает степень распространённости кровоизлияния на основе данных, полученных с помощью КТ или МРТ.
Таблица классификации субарахноидального кровоизлияния по Фишеру
| Степень | Данные томографии |
| 1 | Признаки крови отсутствуют |
| 2 | Наличие кровяных сгустков меньше 1 мм |
| 3 | Наличие кровяных сгустков более 1 мм |
| 4 | Внутримозговое и/или внутрижелудочковое кровоизлияние |
Травматические, нетравматические, первичные и вторичные кровоизлияния
Кроме того, субарахноидальные кровоизлияния могут быть как спонтанными (нетравматическими), так и являться результатом травмы головного мозга (травматическими).
С учётом этиологии развития кровоизлияний их подразделяют на первичные и вторичные. Первый вид патологии обычно связан с артериальной гипертензией, наличием сосудистой аневризмы или артериовенозной мальформации — врождённой патологии, состоящей в беспорядочном переплетении клубка мозговых сосудов, а второй может быть следствием:
- длительного применения антикоагулянтов;
- приёма наркотических средств;
- наличия мозговых новообразований;
- нарушения свёртываемости крови и т.п.
При вторичной форме патологии происходит прорыв внутримозгового кровоизлияния в желудочки и полость между мягкой и паутинной оболочками головного мозга.
Помимо этого нейрохирурги оценивают степень тяжести больного по шкале WFNS grading scale of SAH от 0 до 5 в зависимости от физиологического состояния организма.
Причины и факторы развития патологии
В большинстве случаев (около 80%) субарахноидальное кровоизлияние происходит по причине разрыва сосудистой аневризмы. Кроме того, способствовать развитию заболевания могут следующие факторы:
- артериовенозные мальформации и другие аномалии;
- гипертонический криз;
- различные заболевания крови;
- васкулит;
- коагулопатия;
- приём препаратов, разжижающих кровь (антикоагулянтов);
- терапия некоторыми препаратами, например, Маннитолом, сопряжённая с риском отёка головного мозга;
- бесконтрольное применение лекарственных контрацептивов;
- употребление наркотиков;
- опухоли головного и спинного мозга;
- черепно-мозговые травмы;
- панкреонекроз — тяжёлое поражение поджелудочной железы, являющееся причиной развития панкреатогенной энцефалопатии, в том числе и субарахноидального кровоизлияния;
- неудачно проведенная люмбальная пункция.
Не всегда удаётся установить причину патологии, в этом случае нейрохирурги говорят о кровоизлиянии с невыясненным генезом.
Причины развития мозговой катастрофы — фотогалерея
- Артериовенозная мальформация — клубок мелких кровеносных сосудов
- Аневризм, локализованных в различных сегментах головного мозга, может быть несколько
- Разрыв сосудистой аневризмы — одна из основных причин геморрагического инсульта
Симптомы и признаки кровоизлияния в головной мозг
Нейрохирурги выделяют три периода развития геморрагического инсульта:
- догеморрагический. В этом периоде у большинства пациентов какие-либо проявления недуга отсутствуют. Некоторых могут беспокоить умеренные головные боли, симулирующие мигрень, в области глаз и лба, внезапные припадки эпилепсии, ухудшение зрения, косоглазие — это зависит от того, на какие черепные нервы воздействует аневризма;
- геморрагический. Протекает в течение нескольких недель после разрыва аневризмы. Начинается он остро, с апоплексического удара. Больной испытывает нестерпимую головную боль, ощущение жара в черепной коробке, может произойти кратковременная потеря сознания. Кровь, попавшая в спинномозговую жидкость, приводит к резкому увеличению внутричерепного давления, которое сопровождается тошнотой, рвотой, замедлением частоты сердечных ударов и дыхания. Возможны также приступы эпилепсии. В течение первой недели этого периода у пациента повышается температура до фебрильных значений (38–39°С), развиваются парезы (частичный паралич), речевые и когнитивные расстройства. В зависимости от локализации аневризмы к вышеназванным симптомам могут добавиться:
- потеря зрения;
- птоз;
- нарушения движений глазного яблока;
- психические расстройства;
- параличи конечностей;
- остановка дыхания;
- постгеморрагический. Присутствуют остаточные проявления после перенесённого инсульта. Это период опасен развитием повторных кровоизлияний, которые, как правило, протекают уже значительно тяжелее.
Особенности патологии у новорождённых, грудничков и детей старшего возраста
У новорождённых субарахноидальное кровоизлияние в большинстве случаев является результатом родовой травмы черепа, риск которой существенно возрастает при затяжных или, наоборот, стремительных родах, когда ребёнок страдает в родовых путях, либо же применяются акушерские щипцы. Кроме того, данная патология может быть следствием внутриутробной инфекции, кислородного голодания плода, врождённых патологий мозга.
Субарахноидальное кровоизлияние у грудничка проявляется:
- судорогами;
- сменой двигательного возбуждения торможением;
- температурными колебаниями;
- специфическими мозговыми симптомами.
Нейрохирурги склоняются к мнению, что груднички с субарахноидальным кровоизлиянием не нуждаются в специальном лечении, особенно в тех случаях, когда у них отсутствуют судороги. Если же такие явления присутствуют, малышам проводится противосудорожная терапия.
У детей постарше к субарахноидальному кровоизлиянию могут привести черепно-мозговые травмы и разрывы аневризмы или мальформации.
Диагностика и дифференциальная диагностика
Дифференциальная диагностика геморрагического инсульта направлена не только на установление диагноза, но и на определение причины развития патологии, поскольку от этого во многом будет зависеть стратегия лечения.
Для диагностики используются следующие методы:
- люмбальная пункция с анализом спинномозговой жидкости (ликвора) – позволяет сразу установить наличие кровоизлияния, поскольку в этом случае ликвор окрашен кровью и поступает под давлением;
- компьютерная (КТ) и магнито-резонансная томография (МРТ) – проводится в случае, когда люмбальная пункция пациенту противопоказана, например, при повышенном внутричерепном давлении, поскольку резкое снижение давления ликвора может спровоцировать повторное кровотечение из разорванной аневризмы из-за снижения тампонирующего эффекта тромба;
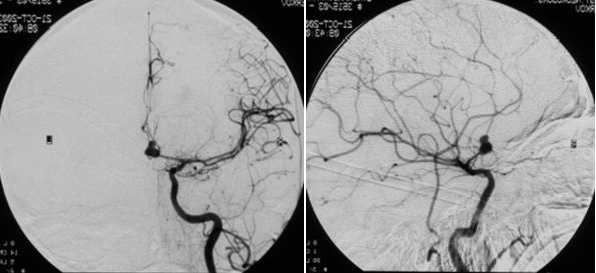
- церебральная ангиография, позволяющая оценить состояние сосудистой системы головного мозга, выявить все возможные патологии (аневризмы, мальформации) и принять решение о необходимости операции.
По результатам обследований патологию дифференциируют с ишемическим инсультом, эпилепсией, эклампсией, менингоэнцефалитом, мигренью.
Первая помощь
Больного с геморрагическим инсультом необходимо уложить в постель и как можно скорее вызвать карету «скорой помощи».
Что будут делать врачи:
- реанимационные мероприятия при необходимости;
- введение аминокапроновой кислоты для нормализации ликвора;
- контроль внутричерепного давления, борьба с отёком мозга;
- купирование судорог;
- снижение температуры тела;
- введение ноотропных препаратов, повышающих защиту мозга от повреждений;
- снижение артериального давления, купирование гипертонического криза;
- при бессознательном состоянии больного снижение риска развития пневмонии путём введения антибактериальных средств;
- обеспечение функционирования кишечника.
Лечение заболевания и реабилитация
Основным принципом лечения субарахноидального кровоизлияния является оперативное устранение причины патологии, удаление образовавшейся гематомы и медикаментозная терапия, направленная на нормализацию основных функций организма — дыхательной, сердечной, нервной и т.д.
Хирургическое лечение: проведение операции
На основании результатов церебральной ангиографии решение о проведении хирургического вмешательства принимается при обнаружении аневризм, представляющих высокий риск для жизни и здоровья больного. Кроме того, срочной операции подлежат пациенты, у которых регистрируется острая компрессия (сдавление) головного мозга вследствие развившейся гематомы.
На сегодняшний день используется два варианта проведения операций — традиционное (открытое) и эндоваскулярное (внутрисосудистое) вмешательство.
Открытая операция выполняется в несколько этапов:
- Трепанация черепа.
- Вскрытие твёрдой мозговой оболочки.
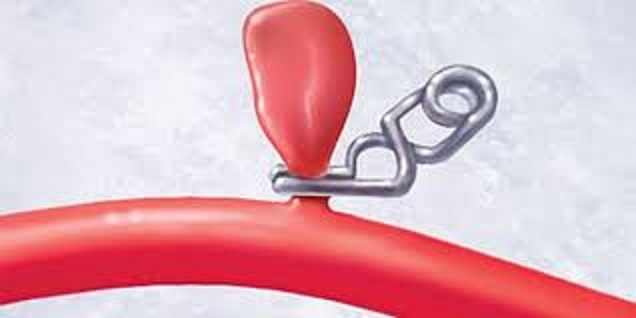
- Клипирование аневризмы, т.е. зажим дефекта с помощью специальной клипсы, что позволяет исключить этот сегмент из кровообращения.
- Удаление гематомы.
- Закрытие раны.
Хирургическое вмешательство проводится под общей анестезией и под контролем высокоточной допплер-аппаратуры.
В некоторых случаях применяется комбинированное лечение: сначала проводится эндоваскулярная эмболизация аневризмы для предупреждения дальнейшего кровотечения, а затем, когда состояние больного улучшится, выполняется открытая операция. Эффект традиционного метода достаточно высок — 98%.
Эндоваскулярное вмешательство выполняют при труднодоступном расположении аневризмы и у пациентов старше 70–75 лет. Эта операция состоит во введении через сонную артерию в патологическое образование баллончика, который выключает дефект из кровотока. Эффект этой процедуры также высок — более 80–85%.
После хирургического вмешательства пациент помещается в отделение реанимации, где осуществляется тщательный контроль его состояния.
Медикаментозная терапия и режим
Пациенту рекомендован строгий постельный режим и избегание эмоциональных и физических нагрузок. Для снятия головной боли используются анальгетики или препараты, содержащие кодеин.
Больному периодически проводятся люмбальные пункции как для контроля состояния, так и в качестве терапевтической меры, снижающей головные боли. При наличии признаков гидроцефалии (водянки головного мозга) применяют препараты, обладающие дегидратирующими свойствами (снимающими отёк), например, Диакарб.
Разжижение крови коагулянтами (Гепарин, Фраксипарин) проводится только в первые несколько суток после заболевания. В дальнейшем их применение не рекомендуется по причине возможных нарушений мозгового кровообращения.
Для уменьшения ишемического поражения мозга рекомендуется раннее применение антагониста кальция (Нормодипина) каждые четыре часа. При сохранении оглушённости, двигательных нарушений и путаного сознания пациенту назначают Глиатилин, Кортексин и т.д.
Народные средства при субарахноидальном кровоизлиянии абсолютно бесполезны. Время, затраченное на их использование, уменьшает шансы больного на выздоровление.
Медикаментозные средства — фотогалерея
- Диакарб снимает отёк головного мозга
- Гепарин — антикоагулянт прямого действия
- Глиатилин представляет собой ноотропный препарат, который улучшает когнитивные способности человека
- Нормодипин является дигидропиридиновым антагонистов ионов кальция
Прогноз и последствия заболевания
Прогноз при заболевании достаточно пессимистичен. При первом кровоизлиянии смертность пациентов составляет около 55–60%. Ещё 15% дополнительно погибают от повторного инсульта в течение нескольких недель спустя. Примерно у 25% пациентов, перенесших кровоизлияние, существенно ухудшается качество жизни, происходит инвалидизация.
Примерно 20% больных после геморрагического инсульта в дальнейшем не ощущают серьёзных последствий заболевания, хотя и они в той или иной степени подвержены быстрой утомляемости, частым депрессиям и когнитивным расстройствам.
Профилактики субарахноидального кровоизлияния, к сожалению, не существует. В качестве мер, снижающих возможный риск развития патологии, можно указать такие:
- контроль артериального давления при гипертензии;
- здоровый образ жизни, сбалансированный рацион, полноценный сон;
- предупреждение черепно-мозговых травм;
- внимательное отношение к головной боли;
- регулярное посещение невролога при часто повторяющихся головных болях.
Елена Малышева рассказывает о геморрагическом инсульте — видео
Субарахноидальное кровоизлияние — опасная патология, которая может привести к самым печальным последствиям, поэтому каждый должен знать, что представляет собой недуг, чтобы при необходимости своевременно помочь себе и своим близким. Поведение в первые часы после удара может предопределить весь дальнейший ход заболевания и спасти жизнь и здоровье больного.