Осложнения при переломе: как защитить себя от напасти

Почти каждый человек в течение жизни сталкивался с бытовым или промышленным травматизмом: ушибы, растяжения, вывихи и переломы постоянно сопровождают деятельность любой активной персоны. К сожалению, организм является настолько хрупким, что даже воздействие средней силы способно спровоцировать серьёзное повреждение. Избежать этого практически не удаётся: в последние несколько столетий по планете шагает индустриализация, увеличивается количество автомобилей, заводов и различных механизмов. Переломы или вывихи не всегда заживают правильно: высоки риски развития осложнений. Именно поэтому необходимо знать, как с ними бороться.
Содержание
Что из себя представляет перелом и его осложнения
Перелом — это нарушение целостности костной ткани, которое сопровождается изменением длины конечности, появлением специфических симптомов и деформаций. Группами риска по возникновению такого травматизма являются спортсмены, военные, дети школьного и дошкольного возраста, каскадёры и пожилые. Особенностью переломов является то, что в процесс практически всегда вовлекаются соседние органы и ткани, а также сосудисто-нервные образования: это провоцирует развитие осложнений. Основными симптомами, указывающими на характер травмы, являются:
- аномальная подвижность конечности (вращение в ненормальных плоскостях);
- видимая деформация (изгибы и вывороты под нефизиологическими углами);
- звук перелома кости и крепитация;
- укорочение конечности;
- появление отёчности тканей;
- образование гематомы или открытого кровотечения.
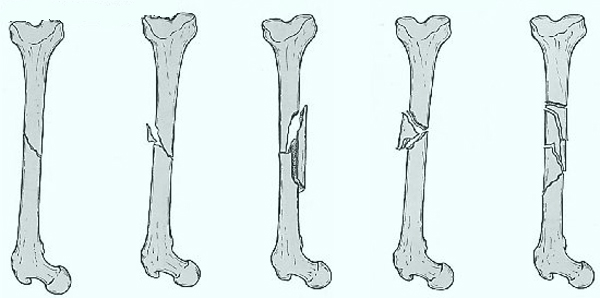
В настоящее время выделяют сразу несколько разновидностей переломов в зависимости от характера обломков
Переломы могут формироваться как под действием прямого травматического фактора (удары, сдавления, выкручивания), так из-за патологических изменений в кости, когда достаточно лишь лёгкого толчка или даже прикосновения. К ним относят туберкулёз, остеомиелит, злокачественные новообразования, эхинококкозы, рахит, гемофилии. По характеру переломы могут быть открытыми (когда параллельно повреждаются мягкие ткани) и закрытыми. По прохождению линии, разделяющей отломки, выделяют следующие виды: косые, оскольчатые, многооскольчатые, винтообразные. Диагноз после травмы устанавливается только врачом-травматологом: он же сможет определить, присутствуют ли осложнения при этом виде перелома. Лечение является комплексным: оно направлено на полное восстановление утраченных функций.
Какие варианты осложнений при переломах и их заращении существуют
Любая травма не проходит для организма бесследно: на восстановление повреждённой кости затрачиваются месяцы и даже годы, и при этом некоторым людям не удаётся избежать неприятных последствий. Осложнения переломов традиционно принято делить на две большие группы: возникающие в раннем (в течение нескольких часов) и позднем (на протяжении выздоровления) периоде. Они могут встречаться как при небольших, так и при серьёзных травмах: все зависит от возраста человека и состояния его организма.
Термин консолидированный перелом обозначает процесс нормального заживления ткани — образование сначала первичной, и только потом вторичной костной мозоли между участками.
К ранним осложнениям переломов относят:
- Острое кровотечение — выход из просвета повреждённого сосуда венозной или артериальной крови. Пострадавший одномоментно теряет довольно большое количество циркулирующей в организме жидкости, благодаря чему сердечно-сосудистая система останавливает питание периферических органов и тканей, сконцентрировавшись на мозге и лёгких. В результате некоторые клетки начинают погибать.
- Шоковое состояние из-за резко выраженного болевого синдрома и кровопотери осложняет более чем половину открытых и закрытых переломов крупных костей. Патология сопровождается падением артериального давления ниже 70/50 мм ртутного столба, отсутствием выделения мочи, потерей сознания и судорогами.
- Жировая эмболия возникает при повреждении рыхлой подкожной клетчатки. Небольшие капли жира отрываются и поступают в сосуды организма, закупоривая их и нарушая проходимость. Это может провоцировать инфаркт и инсульт мозга — серьёзные кардиологические и неврологические недуги, лечение которых проводится только в условиях реанимации и интенсивной терапии.
Поздние осложнения, связанные с процессами заживления:
- Неправильное сращение отломков является одной из самых распространённых патологий: у пациента формируется укорочение и искривление конечности, она не может нормально выполнять свою опорную функцию.
- Ложный сустав развивается при отсутствии положительной динамики в лечении перелома в течение нескольких месяцев. На концах повреждённых сегментов активно разрастается костная ткань, мешающая их нормальной стабилизации.
- Незаращение перелома встречается крайне редко у пожилых людей и лиц с иммунодефицитом, страдающих от хронической бактериальной инфекции. Участки кости постоянно подвергаются гниению и не могут образовать правильную костную мозоль.
- Сдавление сосудистого пучка происходит из-за избыточной нагрузки на конечность во время оказания первой помощи или после хирургического смещения обломков друг относительно друга. Пациент испытывает боли в области повреждения, а также предъявляет жалобы на нарушения чувствительности.
Фотогалерея: виды осложнений перелома
- Выстояние локтевой кости встречается при переломе предплечья
- Искривление лодыжек после травмы голеностопа встречается в 90% случаев
- Неправильное сращение перелома пальца происходит при отсутствии гипса
Причины развития подобных осложнений
Острая и массивная кровопотеря из повреждённого сосуда зачастую бывает связана с неправильным наложением давящего тампона или жгута: они не перекрывают область травмы. Особенно опасны внутренние гематомы: в них скапливается огромное количество жидкости, которое необходимо восполнить незамедлительно. Если врач не определит уровень артериального давления, то вполне может пропустить это осложнение.
Шоковое состояние развивается из-за недостаточного обезболивания. Обычно анальгетические препараты вводятся в определённых дозировках, рассчитанных на килограмм массы тела. Если же пациент находится в бессознательном состоянии и не может назвать свой вес либо же умышленно уменьшает его, нередко возникновение дефицита обезболивания.
Жировая эмболия, сдавления сосудистых пучков и аномальное сращение возникают из-за неправильного наложения гипсовой повязки либо скелетного вытяжения. Когда пациент не чувствует кончиков пальцев, кожа имеет бледный цвет и отсутствует пульс — это свидетельствует о чрезмерном сдавлении. Если же гипс не облегает конечность полностью и она может двигаться, то следует сделать вывод о недостаточной фиксации. Незаращение перелома напрямую связано с проникновением бактериальной микрофлоры в рану с поверхности кожи.
Таблица: факторы риска развития проблемных переломов
| Врождённые факторы | Приобретённые факторы |
| Сирингомиелия — патологическое образование полостей в спинном мозге | Возраст старше пятидесяти лет |
| Недоношенность плода (роды на сроке ранее двадцати шести недель) | Менопауза и климактерический период у женщин |
| Врождённый иммунный дефицит (при ВИЧ-инфекции) | Резкая потеря веса с использованием жёсткой диеты (вегетарианства, веганства) с отказом от животных жиров |
| Туберкулёз костей и внутренних органов | Занятость на вредном нефтехимическом производстве, связанном с обработкой токсических соединений |
| Заболевания эндокринной системы (сахарный диабет, подагра, тиреотоксикоз) | Частое ультрафиолетовое, рентгеновское и ионизирующее облучение |
| Мышечные дистрофии (Дюшена, Штейнерта, Эрба-Рота, Бейкера, Ландузи-Дежерина) | Инфекционные заболевания с обезвоживанием |
| Болезни соединительной ткани | Употребление наркотических препаратов, алкоголя, никотина |
| Мраморная болезнь Альберса-Шенберга | Отравления (пищевые, химические) |
| Аутоиммунные патологии (системная красная волчанка, ревматоидный артрит, склеродермия) | Злокачественные и доброкачественные новообразования костной ткани (хондрома, саркома) |
Клиническая симптоматика повреждений
Если с остро возникающими осложнениями должен разбираться только врач, то признаки неправильного сращения или незаращения кости вы можете обнаружить у себя самостоятельно. Нередко они возникают при небольших переломах (пальцы рук и ног), которые пациенты предпочитают оставлять без врачебного вмешательства и фиксировать самостоятельно с помощью подручных средств.
Даже если у вас появились подозрения относительно неправильного сращения костей, не стоит пытаться сместить их в домашних условиях. Это может привести к непоправимым последствиям вплоть до гибели.
Общая симптоматика:
- повышение температуры тела до 37–38,5 градусов;
- потливость;
- слабость и быстрая утомляемость;
- нарушения аппетита;
- тошнота и рвота после еды;
- изменения сна (бессонница, частые пробуждения).
Местные проявления патологии:
- отёчность в зоне повреждения;
- формирование плотной и эластичной шишки;
- болезненность и покраснение мягких тканей;
- образование гематомы;
- неприятный хруст в суставах при вращении;
- невозможность полноценно пользоваться конечностью;
- укорочение или избыточное удлинение сегмента руки или ноги;
- неподвижность суставов;
- боль при нагрузке на конечность.
Фотогалерея: основные проявления неправильного сращения
- Шишки возникают в местах наибольшего давления гипсовой повязки
- Отёк колена в области перелома — частое осложнение заживления
- Искривление пальцев нередко свидетельствует о неправильном сращении
Диагностика различных осложнений
Прежде чем переходить к инструментальным методикам исследования, врач начинает осмотр травмированной части тела. Обязательно измеряет её сантиметровой лентой, чтобы определить патологическое укорочение или удлинение, потерю или увеличение объёма, пальпирует для обнаружения зоны наибольшей болезненности. Визуально можно оценить состояние окружающих тканей: их отёчность, появление гематомы также свидетельствуют о развитии неблагоприятных для пациента последствий. Ещё необходимо измерить давление и температуру больного сразу же после его прибытия в отделение интенсивной терапии: это позволит предотвратить развитие инфекции и токсического либо болевого шока.
Рентгенография
Чаще всего для диагностики переломов и их осложнений используют создание рентгеновских снимков. Это помогает определить линию сращения отломков, стадию формирования костной мозоли, а также оценить состояние сустава. Так как для исследования твёрдых тканей не требуется использование контрастных соединений на основе йода, процедура практически не имеет противопоказаний.
Пациенту не требуется специальной подготовки для проведения такого вида диагностики. В назначенный день, он самостоятельно либо с помощью медицинской сестры приходит к дверям рентгеновского кабинета. За ширмой необходимо снять одежду, украшения и оставить личные вещи. Сам аппарат представляет собой кушетку, сверху которой располагается устройство, производящее снимки. Пациент получает небольшую дозу облучения, поэтому на некоторые части тела накладывается защита: свинцовые фартуки, перчатки или нагрудники. Процедура длится несколько минут, после чего производится печать снимков и их описание врачом-рентгенологом. В случае перелома исследование проводится несколько раз: до лечения, после операции и через шесть месяцев от даты заживления. Это позволяет оценить динамику.
Магнитно-резонансная томография
В особенно тяжёлых случаях врачи прибегают к использованию дорогостоящего метода, основанного на явлении ядерного резонанса — отклика молекул водорода, которые присутствуют в теле каждого человека, на изменение магнитного поля. Это позволяет создать снимки повреждённой области с самых разных ракурсов и плоскостей, а затем скомпоновать их в одно объёмное изображение, чтобы оценить состояние регенерации. К сожалению, процедуру МРТ можно проводить далеко не всем из-за определённых особенностей томографа. Противопоказания к такому виду исследования:
- вес более 150–200 килограммов;
- кардиостимуляторы;
- несъемные металлические протезы, слуховые аппараты, импланты;
- спицы и устройства внутрикостного синтеза;
- брекеты.
Перед началом МРТ-процедуры пациента просят удалить с исследуемой части тела все металлические предметы (детали одежды, обуви, браслеты, кольца, часы), оставить мобильный телефон в специальном лотке. Далее больной ложится или садится на кушетку, после чего медицинская сестра продвигает его внутрь аппарата. Процесс создания снимков занимает от пятнадцати до тридцати минут, в зависимости от сложности перелома.
Ультразвуковая диагностика
УЗИ — один из самых щадящих видов исследования, который применяется даже у беременных и маленьких детей. Он основан на способности звуковой волны отражаться от изменённых сред с различной частотой. На экране компьютера в это время формируется двухмерное изображение серо-белого цвета, где можно увидеть изменённые костные отломки. Особенной эффективностью УЗИ обладает при переломах рёбер и грудной клетки: так как человек постоянно дышит, статические методы вроде рентгена или магнитно-резонансной томографии не могут уловить все колебания и отследить их в динамике. Также преимуществом этого способа является возможность оценки состояния мягких тканей (сосудов, нервов, жировой клетчатки, связок и сухожилий).
Пациент располагается на кушетке рядом с доктором. Он наносит на исследуемый участок тела специальный гель, за счёт которого обеспечивается контакт между устройством и организмом больного, после чего устанавливает датчик. Процедура абсолютно безболезненна и не приносит пострадавшему никакого дискомфорта. Длительность её проведения не превышает пяти минут.
Терапия осложнений перелома
Лечение любой травматической патологии сводится к восстановлению изначального строения конечности и возвращению ей функциональности. Зачастую достичь этого удаётся только путём оперативного вмешательства. Методы лечения делят на консервативные (лечебная гимнастика, применение физиотерапии, лекарственных фармацевтических препаратов, народных средств) и хирургические (механическое восстановление тканей). В случае осложнённого перелома доктор не может использовать что-то одно, а поэтому прибегает ко всем возможным способам, чтобы в максимально короткие сроки поставить пациента на ноги.
Принципы лечения и реабилитации:
- уменьшение выраженности болевого синдрома;
- снятие отёчности тканей;
- ускорение образования костной мозоли;
- раннее начало гимнастики и физиотерапии;
- восстановление кислотно-щелочного равновесия и водно-электролитного баланса;
- расслабление гладкой и поперечно-полосатой мускулатуры.
Таблица: применение различных видов медикаментов в лечении осложнённых переломов
| Название группы лекарственных препаратов | Используемые вещества | Терапевтические эффекты |
| Обезболивающие |
| Прекращают поступление болевых импульсов от зоны поражения в нервную систему |
| Стероидные противовоспалительные средства |
| Уменьшают отёчность тканей, хруст в суставах и ограничение их подвижности, способствуют рассасыванию шишки |
| Нестероидные противовоспалительные средства |
| |
| Стимуляторы иммунной системы |
| Активируют клетки собственного иммунитета человека, направляя их на борьбу с возбудителями инфекционных осложнений |
| Антиоксиданты и витаминные препараты |
| Помогают организму справиться с нагрузкой и восполняют потерянные запасы минералов |
| Хондропотекторы |
| Способствуют более быстрой регенерации суставов |
Фотогалерея: фармацевтические препараты
- Диклофенак снимает воспаление
- Артра улучшает регенерацию тканей
- Кальций укрепляет кости
Лечебная физическая культура для восстановления и реабилитации
После заживления перелома большинство пациентов не могут полноценно использовать пострадавшую конечность, жалуются на её похолодание, онемение и периодические боли, непереносимость нагрузок. Это объясняется атрофией мышц, которые за время нахождения под гипсовой повязкой не работали. Чтобы вернуть былую силу и чувствительность, необходимо начинать тренировки сразу же после снятия гипса.
В первое время вы будете очень быстро уставать, а пострадавшая конечность — ныть от боли. Не стоит сдаваться на половине пути: помните, что только постоянные занятия помогут вам восстановиться.
Начинать любые тренировки рекомендуется под присмотром специалиста лечебной физической культуры. Он составляет индивидуальную для каждого пациента программу упражнений, которая будет соответствовать его полу, возрасту и виду травмы. Посещать занятия необходимо каждый день для закрепления результата. После выписки из стационара пациенту выдаётся комплекс гимнастики, который необходимо проводить дома: обычно она занимает не более пятнадцати минут.
Упражнения при травмах кисти:
- Положите руку ладонью на стол или любую другую твёрдую и ровную поверхность. Постепенно разводите и сводите пальцы, стараясь отодвинуть их как можно дальше друг от друга. Рекомендуемое число повторений — тридцать.
- В магазине или аптеке приобретите эспандер или небольшой плотный мячик. Каждые пятнадцать минут тренируйтесь с ним, сжимая и разжимая кисть: это поможет укрепить мышцы и улучшит кровоток.
- Разверните руку ладонью к себе и сгибайте поочерёдно все пальцы, при необходимости помогая. Так лучше разрабатывается мелкая моторика и хватательные движения. Повторять упражнение в течение пятнадцати минут.
Видео: гимнастика при переломах руки
Упражнения после травмы нижних конечностей:
- Установите ноги на ширине плеч параллельно друг другу. Осуществляйте плавные и мягкие вращательные движения голеностопом в обе стороны. Повторяйте десять — пятнадцать раз каждой ногой: это позволит разработать суставы.
- Ложитесь спиной на гимнастический коврик, вытянув руки вдоль туловища. Ноги согните в коленях и тазобедренных суставах, стопы поставьте параллельно друг другу. Поднимите обе конечности вверх, имитируя езду на велосипеде в течение тридцати секунд. После минутного отдыха повторите упражнение не менее пяти раз. Это позволит укрепить также мышцы брюшного пресса.
- Сядьте на коврик, вытянув разогнутые ноги впереди себя. Постарайтесь максимально опустить носочки и достать кончиками пальцев рук свои колени или щиколотки, почувствовав растяжение мышц. Повторять нужно не менее десяти раз.
Видео: гимнастика для восстановления после перелома ноги
Хирургическое лечение осложнений
Незаращение и неправильное расположение костных отломков — первые показания для проведения оперативного вмешательства. Оно осуществляется после предварительной рентгенографии повреждённой конечности под действием общего наркоза или спинальной анестезии. Выбор хирургической процедуры во многом зависит от возраста пациента и состояния его здоровья: лицам старше шестидесяти лет, у которых имеются хронические заболевания почек, сердца, лёгких, операции не проводятся из-за высокого риска осложнений.
Какие виды лечения существуют:
- Повторный врачебный перелом кости и вторичное сопоставление отломков. Эта процедура является крайне болезненной для пациента, поэтому многие люди отказываются от её проведения. По окончании хирургического вмешательства снова накладывается плотный и фиксирующий гипс, чтобы избежать повторного смещения и деформации.
- Использование скелетного вытяжения для выравнивания длины конечностей. В участки кости с помощью дрели проводится специальная спица, к которой затем фиксируется груз массой от двух до десяти килограмм (в зависимости от места перелома). Пациент находится в практически обездвиженном положении в течение нескольких месяцев. Постепенно масса груза уменьшается и также накладывается гипсовая лангета.
- Аппарат Илизарова — универсальная методика для лечения осложнённых переломов. Он представляет собой систему из колец, винтов и спиц. Последние также проводятся через определённые участки и затягиваются, а кольца фиксируют эту систему. Чем сложнее перелом, тем массивнее накладывается аппарат Илизарова. Пациенты проводят с ним в среднем до двенадцати месяцев.
Фотогалерея: методики оперативного лечения
- Вытяжение при переломе костей голени осуществляется за большеберцовую кость
- Аппарат Илизарова помогает сопоставить отломки кости
- При переломе костей предплечья используют два кольца аппарата
Прогнозы по выздоровлению и срокам восстановления
К основным последствиям осложнённых переломов относятся:
- потеря чувствительности конечностей (не различают тепло и холод, боль);
- нарушение мелкой моторики кистей и пальцев рук;
- уменьшение физической силы конечности и мышечная дистрофия;
- серьёзная деформация и укорочение одного сегмента относительно другого;
- косметические дефекты;
- сдавление сосудисто-нервного пучка и гангрена конечности;
- невозможность полного использования руки или ноги.
Профилактические мероприятия и рекомендации для населения
К сожалению, современный ритм жизни человека складывается так, что избежать травм и переломов мало кому удаётся. Обезопасить себя и своих близких можно только при бережном и внимательном отношении к здоровью. Возможно, это потребует от вас серьёзного пересмотра привычного образа жизни.
Рекомендации по предотвращению осложнений:
- Питайтесь правильно. Фастфуд, полуфабрикаты, газированные напитки и консервы содержат в себе большое количество быстроусвояемых жиров и углеводов, которые не помогают организму восстановить потраченную в течение дня энергию, а только тормозят обменные процессы. Если вы замените все вредные перекусы на овощные салаты, супы, фруктовые нарезки, нежирное мясо и рыбу, орехи и молочные продукты, то уже через несколько дней почувствуете особенную лёгкость и прилив бодрости по утрам и вечерам. Употребление двух литров чистой негазированной воды позволит вывести токсины из организма.
- Откажитесь от вредных привычек. Алкоголь и курение способствуют образованию в стенках сосудов атеросклеротических бляшек, а также вымывают кальций и фосфор из костей. В результате этого они становятся очень ломкими и хрупкими и подвергаются действию вредных факторов окружающей среды.
- Поднимайте тяжести правильно. Избыточная нагрузка на плечевой или тазобедренный пояс провоцирует развитие самых трудных переломов краевой части кости, лечение которых длится не менее полугода. По возможности старайтесь присесть на один уровень с грузом, который вам необходимо поднять, после чего положите его на руки и осторожно выпрямите спину. Целесообразно использовать тележки и механизмы.
- Лечите хронические заболевания. Сахарный диабет, гипертония и многие другие недуги отрицательно сказываются на способности организма к восстановлению. Научно доказано, что люди, не принимающие препараты для снижения уровня глюкозы крови, имеют гораздо больший риск развития травматических и патологических переломов.
- Регулярно посещайте врача и сдавайте необходимые анализы. Государство разработало уникальную программу государственных гарантий, куда входят периодические медицинские осмотры и диспансеризация. Так доктора выявляют группы риска (людей с повышенной хрупкостью костей и низким уровнем кальция), которых потом отправляют на дальнейшее дообследование и лечение.
Сама по себе травма — довольно распространённое явление, с которым сталкиваются все от мала до велика. Но осложнения неправильно сросшегося перелома лечить гораздо труднее: на восстановление функций организма уходят месяцы и даже целые годы. Но не стоит отчаиваться: современная медицинская реабилитация шагнула далеко вперёд и вполне способна поставить на ноги даже самого безнадёжного пациента. Обязательно нужно выполнять все врачебные назначения, принимать таблетки и уколы, посещать физиотерапию и курсы лечебной гимнастики в течение длительного времени. Это поможет достичь необходимого результата и забыть о проблеме надолго.



















