Инфекции мочевыводящих путей — в чём опасность?

Инфекционные поражения мочевыводящих путей — широко распространённая проблема, с которой сталкивается большое число людей независимо от возраста и пола. Мочеполовая система человека в силу своих анатомических и функциональных особенностей отличается высокой уязвимостью по отношению к патогенным микроорганизмам. Поэтому каждому желательно знать об основных признаках инфекции мочевой системы, чтобы вовремя среагировать и обратиться к врачу.
Содержание
Какими бывают инфекции мочевыводящего тракта
Инфекции МВП вызывают болезнетворные микроорганизмы, преимущественно бактерии. Поражаться могут как нижние пути — уретра, мочевой пузырь, так и верхние — почки, мочеточники. Инфекционно-воспалительные процессы в этих органах склонны приобретать хроническое рецидивирующее течение. Женщины и дети (особенно девочки) болеют чаще мужчин. Однако у представителей сильного пола ИМВП чаще приобретают склонность к затяжному течению и развитию осложнений. Среди новорождённых детей чаще болеют мальчики, а среди детей от 3 до 16 лет — девочки.
Выделяют следующие патологии мочевыводящих органов:
- уретрит — воспаление мочеиспускательного канала;
- цистит — поражение мочевого пузыря;
- уретерит — заболевание мочеточников;
- пиелит — воспаление почечных лоханок;
- пиелонефрит — поражение почек.
Среди этих патологий чаще всего встречаются пиелонефриты и циститы. Течение ИМВП может быть тяжёлым, лёгким или средней тяжести.
В категорию ИМВП по некоторым классификациям входит бессимптомная бактериурия — состояние, при котором в двух пробах мочи присутствует большое количество бактерий. При этом симптомов, характерных для инфекционного процесса в мочевых путях, не наблюдается.
Причины и факторы, провоцирующие развитие инфекции
Воспаление, как правило, вызывают болезнетворные бактерии, при этом чаще всего у больных выявляются:
- кишечная палочка;
- клебсиеллы;
- протей;
- синегнойная палочка;
- микоплазмы и хламидии;
- энтерококки, стрептококки и стафилококки.
Обычно высевается один вид возбудителя, но при рецидивирующем течении и пороках развития (у малышей) могут выявляться полимикробные ассоциации, при этом инфекционный процесс труднее поддаётся купированию.
Микробы могут попасть в органы мочевой системы разными путями:
- восходящим, то есть извне, через уретру и далее по выводящим путям до самой почки;
- гематогенным, то есть через кровь, при этом возбудители попадают в почки и нижние мочевые пути из инфекционных очагов в организме.
Восходящий путь проникновения инфекции наблюдается чаще у женщин и девочек. Заражение может произойти в таких условиях:
- недостаточная гигиена гениталий;
- незащищённый половой контакт;
- использование некоторых методов контрацепции;
- медицинские манипуляции, например, катетеризация мочевого пузыря;
- наличие сопутствующих урогенитальных инфекций — хламидиоза, микоплазмоза, а также болезней половых органов — кольпита, вульвовагинита.
Грибковым инфекциям урогенитального тракта подвержены люди с ослабленным иммунитетом, анемией, недоношенные детки с малым весом тела. Вирусные инфекции способствуют резкому снижению местных и общих защитных сил и присоединению бактериальной инфекции.
Инфекционный процесс чаще развивается при наличии предрасполагающих факторов:
- различные нарушения уродинамики, то есть нормального оттока мочи:
- камни в мочевом пузыре или почках;
- воспаление или опухоль простаты у мужчин;
- застой мочи как следствие нейрогенного мочевого пузыря;
- дивертикулы (карманообразные выпячивания стенок) мочевого пузыря;
- рефлюкс, то есть обратный заброс мочи из пузыря в мочеточники;
- пиелоэктазия — патологическое расширение почечных лоханок вследствие задержки мочи в них;
- поликистоз почек;
- уретероцеле (внутрипузырная киста мочеточника);
- врождённые аномалии — дистопия почки (нетипичное расположение);
- у детей — синехии (частичное сращение) половых губ у девочек и фимоз у мальчиков, редкое опорожнение мочевого пузыря, метаболические нарушения (нефропатии);
- заболевания кишечника — хронические колиты, запоры, острые гастроэнтероколиты;
- системные заболевания, к примеру, сахарный диабет;
- хронические очаги воспаления в организме.
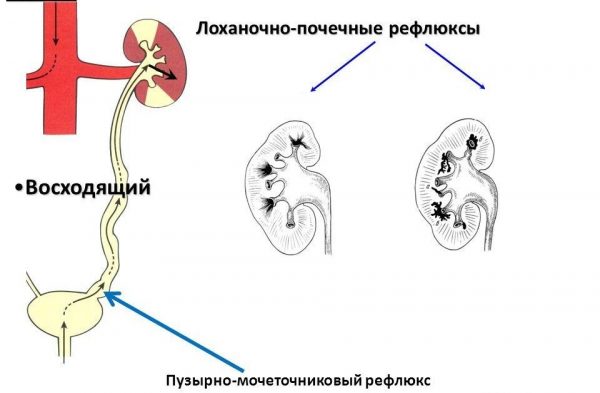
Одним из предрасполагающих факторов ИМВП является нарушение уродинамики, в частности, мочевой рефлюкс
Проявления инфекционных заболеваний мочеполовых путей
Клиническая картина всегда связана с локализацией инфекционного очага, сопутствующими патологиями и тяжестью воспаления. Очень редко инфекционный процесс имеет бессимптомный характер. Обычно пациенты предъявляют типичные жалобы:
- при уретрите:
- боль при акте мочеиспускания;
- рези, жжение в мочеиспускательном канале;
- неприятно пахнущие выделения из уретры;
- при цистите:
- дизурические расстройства — поллакиурия (очень частые опорожнения мочевого пузыря), болезненность при мочеиспускании — жжение и рези над лоном;
- чувство постоянной наполненности пузыря, неполного опорожнения;
- частые позывы в туалет, при этом мочи выделяется мало;
- повышение температуры тела до 37,2–37,8о С;
- при воспалении почек:
- симптомы интоксикации;
- повышение температуры до 38–39о С;
- дискомфорт внизу живота;
- болевые ощущения в области поясницы;
- возможны нарушения мочеиспускания (особенно при восходящей инфекции).
Общие симптомы при ИМВП:
- нарушение самочувствия, недомогание, утомляемость;
- ухудшение сна, аппетита;
- повышение температуры тела (может не быть);
- присутствие мочевого синдрома, то есть изменения мочи — она становится мутной, с осадком, меняет цвет, запах становится неприятным.

При остром воспалении почек наблюдаются симптомы общей интоксикации — слабость, повышение температуры
У детей инфекции МВП протекают тяжелее, особенно при очаге в верхних путях. Наблюдаются явления интоксикации — бледность, слабость, отсутствие аппетита, головная боль, тошнота, рвота, высокая температура. У малышей симптомы болезни иногда ошибочно принимают за проявления кишечной инфекции или острый живот, у деток старшего возраста — за явления гриппа или острой вирусной инфекции.
Цистит у детей появляется расстройствами мочеиспускания (дизурией), у самых маленьких иногда сопровождается резкой задержкой мочи (странгурией). При этом температура может оставаться в пределах нормы или повышаться совсем незначительно.
Диагностика ИМВП
Чаще всего с жалобами обращаются к терапевту, с детьми — к педиатру. Врач направляет пациента к узкому специалисту — урологу или нефрологу, при этом, как правило, даёт направления на общие анализы мочи и крови, чтобы не терять время.
Специалист ставит предварительный диагноз на основании жалоб больного. Поставить окончательный диагноз и назначить схему лечения врач может только на основании различных исследований — лабораторных и аппаратных.
Обязательные лабораторные тесты:
- анализы мочи:
- общий анализ — на основании результатов ставится предварительный диагноз; в моче выявляются лейкоциты, белок, бактерии, иногда эритроциты (гематурия);
- проба Зимницкого — специфическое исследование, необходимое для оценки работы почек (определяется суточный объём мочи, её плотность, в какое время суток мочи выделяется больше);
- исследование по Нечипоренко — применяется для детального подсчёта цилиндров, эритроцитов, лейкоцитов;
- бакпосев с определением чувствительности к антибактериальным препаратам — основа диагностики инфекций МВП;
- клинический анализ крови — показывает ускорение СОЭ (скорости оседания эритроцитов), повышенной количество лейкоцитов (нейтрофилов).
В некоторых случаях может потребоваться углублённое исследование мочи на микоплазмы, хламидии, уреаплазмы методом ПЦР, а также биохимический анализ крови с определением креатинина, мочевины для выявления степени нарушений работы почек.
Видео: доктор О. Е. Комаровский об анализах мочи и ИМВП
Обязательные инструментальные исследования:
- УЗИ мочевого пузыря, почек;
- цистоуретерография, при которой в мочевой пузырь посредством катетера вводят контрастное вещество, а затем делают снимки — метод показывает структуру мочевых путей;
- экскреторная урография — рентгеноконтрастное исследование мочевого тракта для определения структурных и частично функциональных нарушений;
- сцинтиграфия почек — метод, при котором внутривенно вводится радиоактивный изотоп, применяется для оценки работы почек.

Для определения структурных изменений в почках и мочевых путях пациенту проводят ультразвуковое исследование
Уретроскопия и цистоскопия — довольно травматичные и не слишком информативные методы, поэтому их применяют редко и только с целью подтверждения структурных аномалий мочевого тракта.
В некоторых случаях проводят цистометрию или урофлоуметрию для оценки уродинамики.
При диагностике очень важна дифференциация, так как ИМВП можно спутать с такими патологиями:
- вульвовагинит (у девочек и женщин) – гинекологическое заболевание, которое может сопровождаться изменениями мочи, зудом наружных половых органов, дискомфортными ощущениями внизу живота;
- баланит (у мужчин и мальчиков) – воспаление крайней плоти;
- аппендицит, острый холецистит, острый панкреатит — патологии, характеризующиеся болями в животе и повышением температуры;
- простатит, орхит, эпидидимит — мужские заболевания, которые могут протекать с похожими на ИМВП симптомами.
Лечение инфекций мочевых путей
Терапия ИМВП включает в себя несколько направлений:
- соблюдение режима;
- медикаментозное лечение;
- обязательную диету;
- фитотерапию;
- физиолечение.
Больному показан домашний постельный или полупостельный режим. В случае тяжёлого течения пациента госпитализируют в урологическое отделение стационара.
Применение лекарств
Основу лечения составляют антибиотики. Их назначают сроком от 5 до 14 дней. При этом противомикробный препарат назначается сразу, без ожидания результатов бак. исследования, так как промедление при ИМВП может привести к осложнениям. После того как результаты будут получены, терапия корректируется. В дальнейшем может быть выписан курс уроантисептиков для закрепления результата. После окончания антибактериальной терапии проводится повторное лабораторное исследование.
Препараты при ИМВП — таблица
| Группа препаратов | Примеры средств | Действие |
| Антибиотики |
| Оказывают губительное действие на бактерии, не позволяют им размножаться и распространяться по мочевому тракту. |
| Антибактериальные средства — уросептики |
| Угнетают биохимические процессы в бактериальных клетках, что приводит к их гибели. Способствуют устранению инфекционно-воспалительной реакции в органах мочевыделения. |
| Противовоспалительные |
| Устраняют болевые ощущения, купируют воспалительную реакцию, нормализуют температуру тела. |
| Противоаллергические |
| Необходимы для десенсибилизации организма, устранения отёчности. |
| Антиоксиданты |
| Улучшают работу иммунной системы на клеточном уровне. Витамин С взаимодействует с компонентами мочи, образуя оксиды азота, которые губительно влияют на бактерий. |
| Средства на основе растительного сырья |
| Оказывают противовоспалительное, слабое мочегонное и спазмолитическое действие. |
Фотогалерея: лекарственные средства
- Уролесан — противовоспалительное средство растительного происхождения
- Урофурагин — противомикробный препарат, применяемый для лечения инфекций мочевых путей
- Ибупрофен — противовоспалительное средство, назначают при температуре и болевом синдроме
- Ципрофлоксацин — антибиотик, эффективно борющийся с бактериальной инфекций
- Супрастин — антигистаминный препарат
- Амоксиклав — антибиотик из группы пенициллинов, назначается детям при ИМВП
Физиотерапия
После устранения симптомов острой инфекции пациенту могут быть назначены физиотерапевтические процедуры:
- СВЧ — лечение электромагнитными волнами сверхвысокой частоты для регенерации тканей и улучшения функций поражённого органа;
- УВЧ — лечение электрополем ультравысокой частоты для купирования воспалительного процесса, снятия спазма и улучшения микроциркуляции;
- парафиновые или озокеритовые аппликации — для улучшения местного кровообращения и питания тканей;
- электрофорез — эффективный метод быстрой доставки лекарственного средства к больному органу;
- хвойные или минеральные ванны — для восстановления нарушенных функций поражённого органа;
- грязелечение — терапия минеральными грязями для улучшения микроциркуляции и функциональных способностей мочевого тракта.

После купирования острых симптомов инфекции, пациентам назначают курс физиопроцедур для восстановления функций больного органа
Диета
Питание больного должно состоять из лёгких и витаминизированных блюд. В острый период рекомендуют ограничить меню фруктовыми и овощными пюре, пудингами, суфле, кашами на воде, лёгкими мучными и нежирными кисломолочными продуктами. После того как состояние больного начнёт улучшаться, можно постепенно вводить в рацион отварное и тушёное мясо нежирных сортов, разнообразить крупяные блюда, готовить молочные супы, салаты из свежих овощей, предлагать омлеты, свежие ягоды и фрукты.
Мочевой тракт необходимо максимально щадить. Поэтому на столе больного не должно быть таких раздражающих и тяжёлых продуктов:
- крепкие бульоны;
- жареное мясо;
- копчёные деликатесы;
- маринованные овощи;
- консервы;
- грибы в любом виде;
- бобовые и острые овощи — лук, чеснок, редиска;
- цитрусовые;
- орехи;
- алкоголь;
- шоколад, какао, кофе.
Несколько ограничивают соль, пить рекомендуется много, чтобы вымывать из мочевых путей микробов (если нет отёчного синдрома). Можно пить слабо заваренный чай, напиток из шиповника, компоты из свежих фруктов, разбавленные соки, морсы (особенно полезны клюквенный и брусничный), минеральную негазированную воду. При пиелонефрите очень полезны дыни и арбузы — бахчевые культуры, обладающие мочегонным действием.
Видео: правильное питание для почек и выводящих путей
Хирургическое лечение
ИМВП лечат консервативно. Но в случае развития гнойных осложнений может потребоваться операция. Например, при переходе пиелонефрита в фазу апостематозного воспаления с образованием множественных гнойников в ткани почки с последующим их слиянием в карбункул, необходимо хирургическое вмешательство. Врач производит разрез и декапсулирует поражённый орган, то есть вскрывает наружную оболочку почки, чтобы уменьшить отёк и внутрипочечное давление. Гнойно-деструктивные очаги очищаются и дренируются. В большинстве случаев накладывается нефростома для выведения мочи наружу. В случае гнойного расплавления большой площади почечной ткани и потери её функциональности почку удаляют — проводят нефрэктомию.
Такой исход ИМВП бывает нечасто, в большинстве случаев при своевременно начатом лечении антибиотиками патологический процесс удаётся купировать на ранних стадиях.
Народные средства
Травы можно применять как дополнительное средство к основному лечению антибактериальными препаратами и только после разрешения лечащего врача.
Необходимо подбирать фитосредства с антисептическими, потивовоспалительными и регенерирующими свойствами. При уретрите и цистите можно применять травяные настои и отвары не только внутрь, но и в качестве сидячих ванночек. Для этого подойдут тёплые отвары лекарственной ромашки, шалфея, тысячелистника, берёзовых листьев, болотной сушеницы. Такие ванночки снимают дизурические явления, оказывают противовоспалительное действие.
При инфекции верхних мочевых путей полезно пить пастеризованный клюквенный (брусничный) сок или морс. Ягоды оказывают антисептическое действие на выводящие пути, способствуют вымыванию микробов. При пиелонефрите для улучшения уродинамики рекомендуют мочегонные травы — отвар толокнянки, кукурузных рыльцев, полевого хвоща, почечные сборы.
Средства готовят таким образом:
- Берут столовую ложку сухой измельчённой травы, заливают стаканом воды.
- Кипятят на водяной бане 5–7 минут.
- Настаивают до остывания, процеживают, доводят кипячёной водой до первоначального объёма.
- Принимают в дозировке, рекомендованной врачом.
При инфекционном поражении мочевых путей помогают бороться с симптомами настой плодов шиповника и овсяный кисель (стакан овса кипятится в литре молока в течение получаса).
При цистите, когда преобладают местные симптомы в виде болезненных частых мочеиспусканий, хороши настои пустырника, мелиссы, череды, корня девясила, трилистника водяного, чабреца, зверобоя, ивовых побегов и любистка. Деткам хорошо помогает мятно-земляничный чай и напиток из семян укропа.
Фотогалерея: травы, рекомендованные при ИМВП
- Напиток из свежих ягод клюквы помогает быстрее справиться с инфекцией
- Тысячелистник обладает противовоспалительным и регенерирующим действием
- Отвар листьев толокнянки оказывает сильное диуретическое действие
- Чабрец оказывает противовоспалительное и смягчающее действие
- Отвар берёзовых листьев оказывает умеренное мочегонное и противовоспалительное действие
- Шалфей назначают в качестве антисептического средства
Прогноз лечения и возможные осложнения
Прогноз полностью зависит от своевременности начала терапии, тяжести и локализации инфекционного процесса.
Запущенные ИМВП могут приводить к необратимым деструктивным процессам в почечной ткани, нефросклерозу (сморщиванию почки), развитию почечной недостаточности, стойкой артериальной гипертензии, гнойно-воспалительным процессам в органах малого таза, уросепсису, уремической коме.
Примерно в 20% случаев наблюдаются рецидивы ИМВП, переход в хроническую форму с образованием устойчивых к применяемым ранее антибиотикам штаммов микроорганизмов.
Профилактические меры: первичные и вторичные
Для того чтобы избежать инфекций мочевых путей, необходимо:
- тщательно следить за гигиеной половых органов;
- вовремя лечить хронические инфекционные очаги — тонзиллиты, гаймориты, кариес и т. д.;
- избегать переохлаждений, стрессов и переутомлений;
- устранять факторы риска ИМВП — мочекаменную болезнь, заболевания половых органов;
- отказаться от вредных привычек;
- пить не менее двух литров жидкости ежедневно, своевременно опорожнять мочевой пузырь.
Вторичная профилактика заключается в следующих мероприятиях:
- диспансерный учёт у специалиста с регулярной сдачей анализов мочи;
- проведение противорецидивного лечения низкими дозами антибактериальных средств — по назначению врача;
- рациональное питание с исключением вредных продуктов.
ИМВП могут приводить к серьёзным последствиям, поэтому бороться с инфекцией нужно безотлагательно. Причём занятия самолечением чреваты последствиями не менее печальными, чем полное игнорирование проблемы. Быстрое обращение к специалисту и тщательное соблюдение врачебных предписаний — залог того, что лечение будет успешным.





















