Двухсторонний гайморит: особенности течения и лечения заболевания

Гайморит, или риносинусит (РС), является весьма распространённым заболеванием, которое возникает на фоне острой респираторной инфекции и становится одной из самых частых причин обращения к врачу. Почти каждый пятый риносинусит осложняется развитием бактериальной флоры и воспалением слизистой оболочки не только носа, но и околоносовых пазух.
Содержание
Что такое гайморит
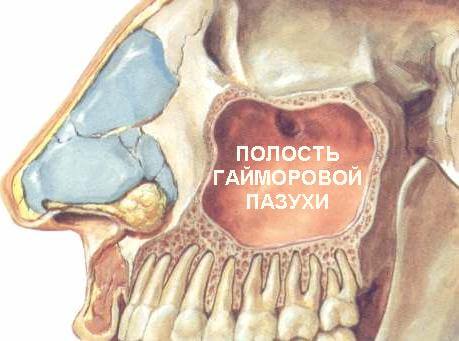
Особенностью строения черепа человека считается наличие полостей в костях, которые его образовывают и называются пазухами (синусами).
Это интересно! Различают основной, клиновидный, лобные и гайморовы синусы (находятся в основе верхней челюсти).
Воспаление слизистой оболочки гайморовой пазухи и скопление в ней гноя или другого вида экссудата называется гайморитом.
На сегодняшний день термин «гайморит» заменяют более современным — «риносинусит». Это связано с тем, что воспалительный процесс возникает не только в синусе, но и в самой носовой полости, что существенно отличает гайморит от других видов воспаления околоносовых пазух.
Так как гайморовых пазух две, то при двухстороннем гайморите наблюдается воспаление слизистой оболочки обеих полостей, что гораздо тяжелее поддаётся лечению и значительно ухудшает общее состояние больного.
Классификация: острый, хронический, катаральный, гнойный, гиперпластический, экссудативный риносинусит
В зависимости от длительности воспалительного процесса выделяют гайморит:
- острый — симптомы заболевания наблюдаются до 3 месяцев;
- хронический — воспалительный процесс непрерывно проявляется на протяжении более 12 месяцев;
- рецидивирующий — в течение года возникает больше 4 эпизодов риносинусита (длительность от 7 дней).
Острый воспалительный процесс в околоносовых пазухах всегда сопровождается выделениями, которые образовываются в результате деятельности ресничного эпителия, и называется экссудативным. Именно от характера экссудации и зависит тип гайморита:
- катаральный — наблюдается отёчность слизистой полости носа, носослёзного канала и полости гайморовой пазухи. Выделения густые, но прозрачные. Несмотря на отёк, носовое дыхание и аэрация (воздухообмен) в околоносовых синусах не нарушена;
- гнойный — выделения из пазух жёлто-зелёного цвета, густые и с неприятным запахом. Данный тип экссудации возникает вследствие жизнедеятельности бактерий и требует дополнительных лечебных мер, так как гной не может самостоятельно выйти из околоносовых пазух;
- геморрагический — возникает при повреждении сосудов, которые находятся в слизистой оболочке гайморового синуса. Появление крови в экссудате может быть спровоцировано как повышенной проницаемостью капилляров, так и бактериями, вирусами.
Хронический гайморит, который является логическим продолжением острого процесса, приводит к изменению тканей полости носа, поэтому существуют следующие формы:
- гнойно-полипозная — кроме выделения гноя, происходит разрастание соединительной ткани и образование болезненных полипов, которые препятствуют нормальному потоку воздуха;
- гиперпластическая — возникает вследствие интенсивного деления клеток эпителия слизистой оболочки носа и пазух.
Отдельным видом гайморита является одонтогенный, т. е. синусит, который провоцируется кариозным процессом первых коренных зубов, так как их корни соприкасаются с тонкой стенкой гайморовой пазухи.
Причины и факторы развития заболевания
Причинами воспаления в гайморовой пазухе могут стать:
- бактерии;
- вирусы;
- грибки;
- разнообразные аллергены (у людей, склонных к аллергическому процессу).
Среди бактерий основными возбудителями являются:
- стрептококки;
- стафилококки;
- пневмококки;
- нейссерии;
- микоплазма.
Вирусные возбудители также весьма разнообразны:
- вирус гриппа и парагриппа;
- коронавирус;
- аденовирус;
- энтеровирус;
- РС-вирус;
- вирус кори.
Не каждый человек, который встретился с вирусными или бактериальными организмами, подвержен их влиянию. Для развития гайморита также необходимо и наличие совокупности факторов, которые повышают риск возникновения патологии.
- Анатомические особенности — при искривлении носовой перегородки, деформации средней носовой раковины, а также недоразвитии пазух.
- Склонность к аллергическим заболеваниям — постоянные аллергические риниты приводят к нарушению функции очищения слизистой оболочки носа и пазух, что провоцирует частые ОРВИ и их осложнения в виде риносинусита.
- Врождённое нарушение функции мукоцилиарного клиренса (способности ресничного эпителия к элиминации (изгнанию) возбудителя) — генетическое заболевание, при котором реснички эпителия двигаются в направлении околоносовых пазух, а не наоборот.
- Активное курение или пассивное вдыхание табачного дыма — многие исследования показывают, что дети из семей, в которых кто-то из родителей курит, больше подвержены осложнениям ринита и развитию гайморита.
- Депрессивные состояния — организм при этом более уязвим перед атаками любых возбудителей.
- Дискомфортный микроклимат — низкая влажность и высокая температура воздуха в квартире приводят к повреждению слизистой оболочки носа и снижению защитной функции. Засыхание слизи провоцирует образование корочек и блокирует нормальный поток воздуха из носовых раковин в гайморовы пазухи через соустья.
Симптомы заболевания
Острый синусит, который развивается вследствие размножения вирусов, при отсутствии правильного лечения через неделю осложняется бактериальной флорой и возникновением двухстороннего гайморита.
Патология приносит выраженный дискомфорт больному и проявляет себя:
- симптомами общей интоксикации — головной болью, высокой температурой тела, общей слабостью;
- дискомфортными ощущениями под глазами или чувством давления в этой области;
- выделениями жёлтого или зелёного цвета;
- затруднённым дыханием;
- отёком носа, глаз или всего лица;
- неприятным запахом изо рта;
- кашлем без выделения мокроты;
- снижением слуха;
- верхнечелюстной зубной болью.
Диагностика
Заподозрить воспаление гайморовых пазух с обеих сторон можно по клинической картине, но для подтверждения диагноза и выяснения причин заболевания необходимы и дополнительные методы исследования. Используют как лабораторную, так и инструментальную диагностику.
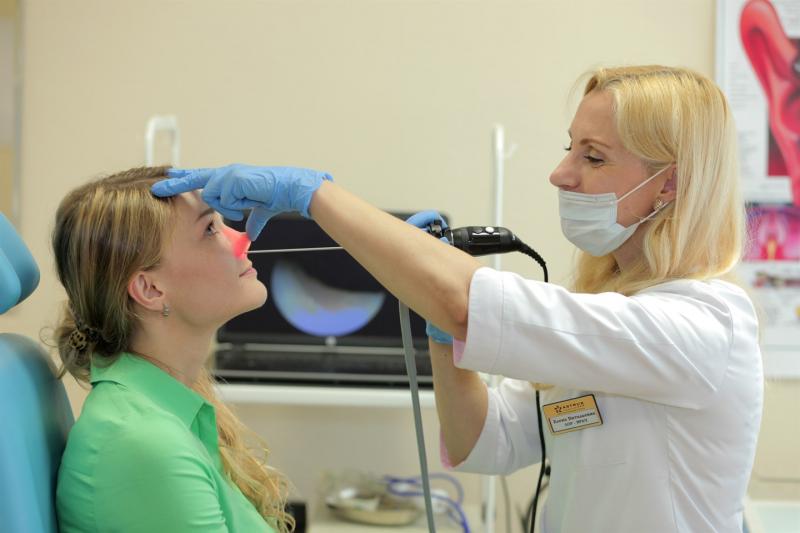
- Осмотр оториноларингологом — врач выполняет переднюю риноскопию (осмотр полости носа через носовое зеркало), при которой может обнаружить отёчность и покраснение слизистой, гнойные выделения жёлто-зелёного цвета.
- Диафаноскопия — диагностика базируется на просвечивании верхнечелюстной пазухи.
- Эндоскопическая риноскопия — метод визуализации, позволяющий осмотреть не только носовую полость, но и соседние структуры (нижний и средний носовые ходы, нижнюю носовую раковину, отверстие клиновидной кости, носоглотку). Изображение, выведенное на экран компьютера, чётко показывает картину гайморита, а в некоторых случаях и его причину (например, полипозные образования).
- Рентгенологическое исследование околоносовых пазух — на снимке при заболевании наблюдается «затемнение» в области приносовых синусов (т. е. наличие участков, которые по интенсивности светлее глазниц), что говорит о накоплении гноя.
- Компьютерная томография — метод позволяет оценить распространённость воспалительного процесса, патологические изменения в гайморовых пазухах, наличие новообразований или анатомических дефектов.
- Общий анализ крови — при выраженном интоксикационном синдроме и воспалении имеет место повышенное количество лейкоцитов, нейтрофилов, а также ускорение оседания эритроцитов. Если гайморит вызван вирусами, то в общем анализе крови увеличивается уровень лимфоцитов.
- Бактериологическое исследование — врач при осмотре может провести забор выделяемого из носа, которое изучается на наличие бактерий или грибков.
Дифференциация заболевания
Как правило, после проведения дополнительных методов исследования диагноз «двухсторонний гайморит» специалисты выставляют со стопроцентной уверенностью. В процессе диагностики врач проводит дифференциацию этой патологии с такими заболеваниями, как:
- аллергический ринит — провоцируется определённым аллергеном, интоксикационный синдром выражен слабо;
- муковисцидоз — врождённое заболевание, которое характеризуется выработкой густого секрета не только в полости носа, но и поджелудочной железой, эпителием лёгких. Патология, как правило, диагностируется в раннем детском возрасте, когда возникновение синусита невозможно (гайморовы пазухи формируются после 3 лет);
- одонтогенное воспаление гайморовой пазухи — для исключения этого диагноза необходимо обратиться к стоматологу.
Также разобраться в истинной причине гайморита поможет и врач-аллерголог.
Лечение двухстороннего гайморита и ворзможность использования народных средств
На сегодняшний день современные подходы к лечению гайморита позволяют избежать осложнений, устранить дискомфортные проявления и восстановить полноценную аэрацию околоносовых синусов.
Народные методы лечения не базируются на принципах доказательной медицины. Их эффективность сомнительна. Применение таких вариантов лечения не рекомендуется.
Медикаментозная терапия
На начальных этапах лечения рекомендовано использовать:
- Орошение полости носа солевыми растворами — их можно приготовить как самостоятельно (на 1 л перекипячённой воды добавить 1 ч. л. соли), так и приобрести в аптечное сети в виде спреев Аквамарис, Маример, Носоль. Раствор оказывает благоприятное влияние на слизистую, мерцательный эпителий и работу его ресничек, так как разрушает антигены бактерий, выводит их из носа и предотвращает повторное заражение. Если препарат распылять при помощи специального ирригатора, то такая методика позволяет удалять гнойные выделения с гайморовых пазух.
- Местные кортикостероиды (например, Беклометазон или Флутиказон) — используются для улучшения оттока слизи, снижения отёчности и восстановления проходимости соустьев верхнечелюстной пазухи.
- Антибактериальная терапия — применяется через 7–10 дней после проведения начальной терапии с отрицательными результатами. Для этого используют Оспамокс, Амоксил, Амоксиклав, Флемоксин.
Обратите внимание! Мировые исследования показали лишь незначительное улучшение состояния пациентов через неделю от начала заболевания после лечения антибиотиками.
- Ибупрофен и Парацетамол — назначаются для уменьшения болевых ощущений и интоксикационного синдрома.
Лекарственные препараты — галерея
- Ибупрофен устраняет боль, снижает температуру
- Амоксиклав позволяет подавлять рост и размножение бактериальной инфекции
- Беклометазон снижает вязкость секрета и способствует его выводу
Правила использования назальных кортикостероидов в домашних условиях
- Перед применением препарата встряхнуть флакон.
- Наклонить голову и опустить взгляд вниз.
- Насадку флакона вставить в нос, используя правую руку для левой и левую руку для правой ноздри.
- Для избежания раздражения насадку направить в сторону боковой стенки носа и сделать 2 нажатия поршнем.
- Не стоит делать глубокий вдох, дабы предотвратить попадание частиц препарата в нижние дыхательные пути.
Физиотерапевтические процедуры
Для ускорения процесса выздоровления и уменьшения симптомов гайморита часто применяют и физиотерапевтические методы воздействия:
- УВЧ — генерированное электромагнитное поле воздействует на определённый участок и позволяет прогревать его до 5 см в глубину, что улучшает кровообращение и восстанавливает повреждённую слизистую оболочку;
- УФО — ультрафиолетовое облучение стимулирует выработку биологически активных частиц, которые воздействуют на макрофаги и улучшают процесс поглощения возбудителя;
- электрофорез — метод позволяет с помощью потока электрических частиц доставить лекарственный препарат в зону воспаления;
- магнитотерапия — влияние магнитного поля помогает восстановить проходимость соустьев гайморовой пазухи.
Хирургическое лечение — пункция (прокол)
При частых рецидивирующих гайморитах, а также после неэффективной антибактериальной терапии в течение 10 дней рекомендовано проведение прокола гайморовой пазухи с лечебной или диагностической целью.
Пункция гайморовой пазухи позволяет убрать гнойное содержимое, исследовать его и ввести лекарственные препараты непосредственно в околоносовой синус.
Оперативное лечение проводят с использованием местного обезболивания, а специальная игла Куликовского вводится в наиболее тонкую стенку пазухи.
Если после проведения диагностики гайморита установлено наличие полипа или кисты, то хирургическое удаление этих образований проводят эндоскопическим или открытым путём (в зависимости от квалификации врача и технических возможностей клиники).
Как лечить риносинусит — видео
Прогноз лечения, последствия и осложнения двухстороннего гайморита
Диагноз «острый риносинусит» не так безобиден, как может показаться на первый взгляд, ведь возникновение этой патологии всегда провоцируют серьёзные причины. Правильно подобранная тактика лечения и придерживание всех рекомендаций специалиста позволяют избежать таких осложнений, как:
- синдром ночного апноэ — при котором из-за невозможности полноценно дышать носом происходит остановка дыхания до 40 секунд в ночное время. Сон у такого человека некачественный, что сказывается на его психоэмоциональном здоровье;
- воспаление мозговых оболочек — возникает вследствие распространения гнойных выделений и вовлечения в процесс костей черепа;
- инфекции мочеполовой системы — массивное размножение бактерий приводит к их распространению по всему организму с током крови;
- потеря обоняния — хронические воспалительные процессы приводят к нарушению восприятия запахов и отмиранию специфических рецепторов;
- пневмония — развивается из-за попадания бактерий в нижние дыхательные пути;
- снижение остроты зрения или его полное отсутствие — возникает при расплавлении стенок гайморовой пазухи и распространении гноя и бактерий в глазницу, где находится зоровой нерв.
Профилактика
Меры, которые помогают предотвратить возникновение воспаления в верхнечелюстных синусах, очень просты, а их регулярное применение эффективно защищает от заболевания:
- своевременное лечение простудных заболеваний и их профилактика путём регулярного мытья рук с мылом;
- употребление пищи, насыщенной витаминами и полезными микроэлементами;
- избегание контактов с аллергенами;
- установка увлажнителей воздуха в помещении;
- постоянный контроль за ротовой полостью и зубами и регулярные осмотры и стоматолога;
- ежедневное промывание носа солевыми растворами;
- хирургическое устранение искривления носовой перегородки.
Актуальность проблемы воспаления гайморовых пазух растёт с каждым днём. Использование современных методов лечения помогает не только эффективно избавиться от патологии, но и значительно сэкономить бюджет пациента.