Трансплантация почки: препятствия на пути к успеху

Медицина вот уже более двух тысяч лет находится на пути постоянного совершенствования. До начала двадцатого века она носила скорее умозрительный характер, учёные ограничивались описанием болезней. Однако за какие-то сто лет медицина прошла путь от лечения кровопусканием до появления современных технологических решений. Антибиотики, прививки, рентген, препараты для наркоза, создание методов компьютерной и магнитно-резонансной томографии, усовершенствование хирургических вмешательств — далеко не полный список достижений науки за последнее столетие. Вершиной можно заслуженно назвать пересадку донорских органов тем людям, которые до этих пор считались безнадёжно больными. Самой востребованной процедурой была и остаётся пересадка почки.
Содержание
Донорские органы и трансплантация почки
Идея пересадки донорских органов от человека к человеку возникла давно. Эксперименты по трансплантации почки начали проводить в 1902 году. В пятидесятых годах группы учёных сообщили о первых успешных попытках трансплантации почки. В шестидесятые годы стало ясно, что главным препятствием на пути к успеху становится иммунитет. Возникла необходимость индивидуального подбора пары донор и реципиент (пациент, которому планируется пересадить донорский орган). В настоящее время различают несколько видов трансплантации:
- пересадка почки, взятой от умершего человека;
- пересадка органа, донором которого стал живой родственник;
- пересадка почки от живого человека, не являющегося кровным родственником;
- трансплантация органа от однояйцового близнеца, который обладает полным генетическим сходством с реципиентом.
В настоящее время используются следующие методики определения совместимости:
- по группе крови. Одногруппная пересадка даёт больший процент успеха;
- с предварительным проведением тканевого типирования. В каждой клетке человека присутствует белок — главный комплекс гистосовместимости, MHC. Чем больше совпадений между донором и реципиентом по системе MHC, тем успешнее пересадка;
- технология предварительной совместимости в пробирке сыворотки реципиента и иммунных клеток донора.
Группа крови — видео
Показания и противопоказания
По сути, единственным показанием к трансплантации почки является далеко зашедшая стадия почечной недостаточности. Это не самостоятельное заболевание, а логический итог повреждения почки при следующих недугах:
- хроническом воспалении лоханки (пиелонефрите);
- иммунном воспалении почки (гломерулонефрите);
- мочекаменной болезни;
- расширении почечной лоханки (гидронефрозе);
- болезнях соединительной ткани: красной волчанке, склеродермии;
- сахарном диабете;
- гипертонической болезни.
Гидронефроз — видео
При хронической почечной недостаточности органы не справляются со своей функцией. Главное последствие — отравление организма шлаками и токсинами. В настоящее время существует процедуры искусственной очистки крови: гемодиализ и перитонеальный диализ. Однако эти методики не лишены осложнений и побочных эффектов. Гемодиализ в большинстве случаев — только способ дожить до пересадки донорской почки. В настоящее время определён ряд абсолютных противопоказаний к трансплантации почки:
- распространённое онкологическое заболевание;
- тяжёлые болезни сердца и сосудов;
- заболевания лёгких, приводящие к дыхательной недостаточности;
- воспаление печени гепатит в активной стадии процесса;
- цирроз печени;
- поражение атеросклеротическими бляшками сосудов сердца, ног, головного мозга;
- некоторые хронические инфекционные болезни, не поддающиеся лечению;
- некоторые психические расстройства;
- ВИЧ-инфекция в поздней стадии СПИДа;
- возраст старше 65–70 лет.
Подготовка к пересадке почки
Трансплантация почки, последующий послеоперационный период, снижение иммунитета требуют особенно тщательной подготовки к серьёзному вмешательству в организм. В первую очередь проводится ряд лабораторных тестов:
- определение белков, входящих в главный комплекс гистосовместимости (тканевое типирование);
- определение группы крови и резус-фактора;
- выявление белков-антител, которые являются основным фактором отторжения трансплантата;
- анализ крови на антитела к вирусу гепатита В и С. Лекарства, которые назначаются в послеоперационном периоде, воздействуют на печень. Специалисту надо быть уверенным в работоспособности органа;
- анализ крови на антитела к вирусу герпеса и цитомегаловирусу. Эти инфекции, в обычных условиях дремлющие в организме, при снижении иммунитета могут обостриться и привести к тяжёлым последствиям;
- анализ на присутствие вируса ВИЧ. После пересадки иммунитет реципиента угнетается специальными препаратами, что крайне нежелательно в условиях ВИЧ-инфекции;
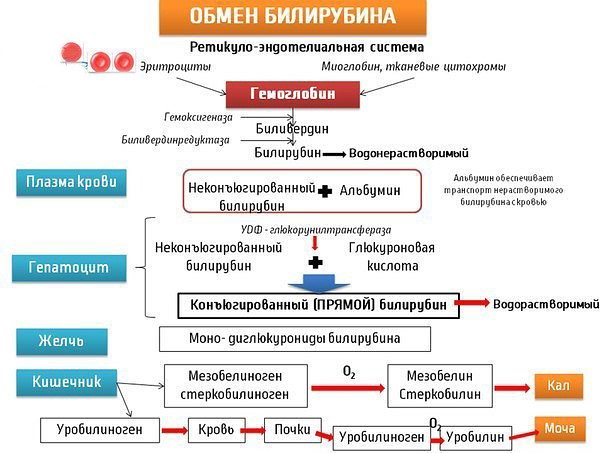
- биохимический анализ крови. В нём специалистов интересуют печёночные показатели: билирубин (прямой, непрямой, общий), а также АЛТ и АСТ. Немаловажно знать содержание мочевины и креатинина, по которым можно будет судить об эффективности работы донорского органа;
- посев мочи и мокроты на специальную среду для выявления инфекции. При наличии очага в легких или почках необходимо его ликвидировать. В условиях депрессии иммунитета справиться с ним будет намного сложнее.
Перед процедурой трансплантации в обязательном порядке необходимо выполнить ряд инструментальных исследований:
- рентген органов грудной клетки;
- запись электрокардиограммы;
- ультразвуковое исследование сердца, а также органов брюшной полости, малого таза;
- эндоскопическое исследование желудка (ФГДС);
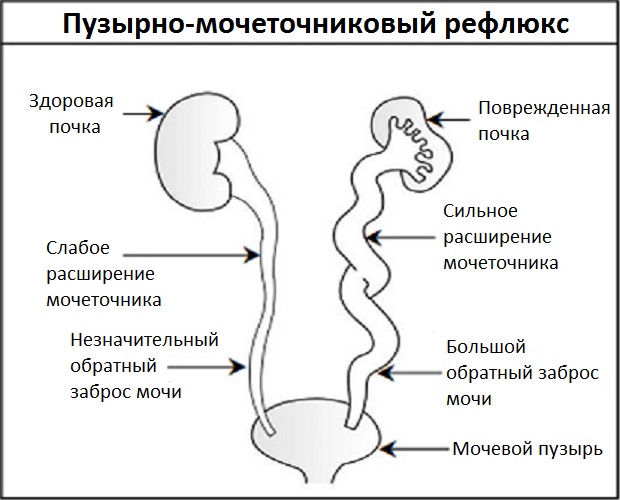
- при подозрении на патологию мочеточников назначают специальное рентгеновское исследование — цистоуретрографию. Рентгеноконтрастный препарат вводится по катетеру в мочевой пузырь и туго наполняет его. При забросе препарата в мочеточники диагностируется пузырно-мочеточниковый рефлюкс.
Перед процедурой необходимо посетить следующих узких специалистов:
- стоматолога;
- гинеколога для женщин и уролога для мужчин старше сорока пяти лет;
- эндокринолога и окулиста (для пациентов с сахарным диабетом);
- кардиолога.
Кроме того, необходимо решить судьбу почек реципиента, которые серьёзно страдают и не справляются со своими обязанностями. Удаление (нефрэктомия) рекомендуется в следующих случаях:
- при пузырно-мочеточниковом рефлюксе (в сочетании с удалением мочеточника);
- при частых обострениях пиелонефрита;
- при мочекаменной болезни;
- при гидронефрозе;
- при агрессивной гипертонии, вызванной почечным заболеванием, не поддающейся лечению препаратами и гемодиализом;
- при наличии множественных кист в почках. Нефрэктомия применяется в том случае, если кисты часто становятся очевидным источником проблем — инфекции, кровотечения, образования конкрементов.
Судьба предыдущего донорского трансплантата при проведении повторной процедуры решается просто. Если нет признаков инфекции и отторжения, его оставляют на месте.
Перед трансплантацией могут быть выполнены другие хирургические вмешательства:
- иссечение части простаты при наличии аденомы (ТУР);
- расширение суженного мочеиспускательного канала методом инструментального бужирования;
- при сужении мочеточников необходима пластика с помощью участка тонкой кишки;
- при язвенной болезни желудка может потребоваться удаление части органа (резекция) с пересечением его нервных стволов (ваготомией);
- при наличии камней в желчном пузыре необходимо его удаление (холецистэктомия).
Диета в период предоперационной подготовки ориентирована на рацион пациентов с хронической почечной недостаточностью. В обязательном порядке учитывается выпитая жидкость. Предпочтение отдаётся продуктам, содержащим минимум сахара, белка и калия.
Перед проведением операции в обязательном порядке пациентом подписывается информированное согласие.
Методика операции
С момента изъятия почки у донора есть 24 или 48 часов (время зависит от типа консервирующего раствора) для пересадки органа реципиенту. Однако чем быстрее будет сделана операция, тем больше шансов на успешное приживление органа. Анестезия для трансплантации почки применяется двух видов: наркоз и перидуральное обезболивание. В первом случае препарат подаётся вначале в вену, затем в газообразном виде через установленную в дыхательные пути интубационную трубку. Во втором в канал позвоночника вводится катетер, анестезия выключает чувствительность тела ниже места инъекции, сознание при этом сохраняется.
Для взрослых и детей применяется одинаковая методика:
- Выполняется разрез в поясничной области с переходом на живот (люмботомия).
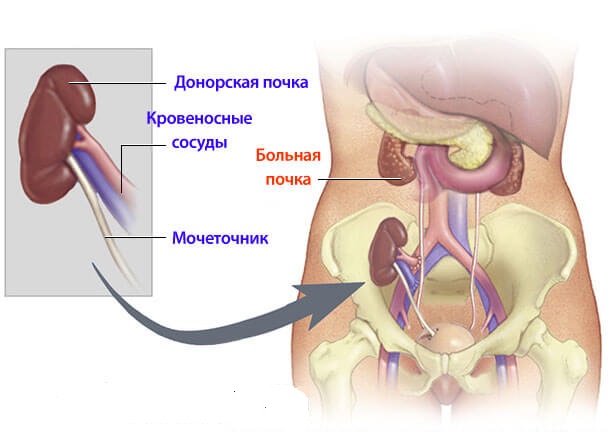
- Почка сейчас во всех случаях помещается в гетеротопическую позицию. Если собственный орган располагается в поясничной области, то донорский имплантируется несколько ниже — в подвздошную. Если в организме донора почка находилась справа, то пересадить её желательно в левую подвздошную область.
- Необходимо наложение шва между сосудами донорского органа и подвздошными реципиента. С помощью наложенного соустья (анастомоза) почка будет получать кровоснабжение в новом организме.
- Для отделения мочи необходимо сшить мочеточник донорского органа с мочевым пузырём или мочеточником пациента.
- Трансплантированная почка укладывается так, чтобы не было перекручивания сосудов и мочеточника.
- На операционную рану накладываются швы, в углу оставляется небольшая резиновая трубка (дренаж) для выведения жидкости.
Вся процедура трансплантации почки длится в течение трёх-четырёх часов.
Трансплантация почки — видео
Осложнения при пересадке почки
Существует две принципиально разные группы осложнений, возникающих в процессе трансплантации и в послеоперационном периоде. Первый ряд — это хирургическое проблемы, связанные с созданием доступа к подвздошной области и соединением трансплантата с сосудистой системой и мочевыводящими путями реципиента:
- кровотечение из пересечённых сосудов донорского органа и реципиента;
- образование кровяных сгустков (тромбов) в сосудах пациента и трансплантированного органа;
- существенное сужение (стеноз) сосудистых и мочевых анастомозов;
- несостоятельность швов анастомоза и операционной раны;
- проникновение в рану инфекции.
Эти осложнения дают о себе знать в течение процедуры трансплантации или ближайшего послеоперационного периода. Для профилактики образования тромбов используются кроворазжижающие препараты (Гепарин, Фраксипарин), раневой инфекции — антибиотики широкого спектра действия. Более специфической проблемой является реакция отторжения трансплантата. По времени возникновения различают: сверхострое отторжение, ускоренное, острое и хроническое. В зависимости от типа процесса наблюдаются симптомы.
Реакция отторжения трансплантата — таблица
| Вид отторжения | Сверхострое | Ускоренное | Острое | Хроническое |
| Время возникновения | В течение 15–20 минут после запуска кровообращения в донорской почке | В промежутке 12–72 часа после операции | В течение первых 3 месяцев после операции | На протяжении всей жизни с трансплантированной почкой |
| Симптомы |
| Отсутствие выделения мочи |
|
|
Для профилактики отторжения назначается специальное лечение, задача которого — подавить иммунные реакции организма реципиента. Используются следующие препараты:
- Циклоспорин А;
- Преднизолон;
- Азатиоприн;
- Дилтиазем;
- Верапамил;
- Майфортик;
- антитела против иммунных клеток реципиента.
Препараты, подавляющие иммунитет — фотогалерея
- Сандиммун содержит циклоспорин
- Преднизолон — стероидный гормон
- Азатиоприн подавляет иммунитет
- Майфортик содержит микофенолат
Для оценки работоспособности донорского органа и качества иммуноподавляющего лечения используются следующие показатели: количество выделяемой мочи, уровень кровяного давления, мочевины, креатинина и калия. У некоторых людей почка приживается сразу и начинает образовывать мочу, в большинстве же случаев срок удлиняется до семи дней. В это время очистку крови проводят с помощью гемодиализа.
Жизнь после трансплантации почки
Прогноз трансплантации индивидуален и зависит от многих факторов. Обобщённые данные говорят о том, что выживание в случае пересадки органа от живого донора или трупа будет отличаться.
Выживаемость после пересадки почки — таблица
| Тип донора | 1 год | 3 года | 5 лет | 10 лет | |
| Живой донор | Выживание трансплантата | 95% | 88% | 80% | 57% |
| Выживание пациента | 98% | 95% | 90% | 64% | |
| Умерший донор | Выживание трансплантата | 90% | 79% | 67% | 41% |
| Выживание пациента | 95% | 88% | 81% | 61% | |
Выписка из больницы обычно происходит через три недели после операции. До заживления швов рекомендуется ограничить физическую нагрузку, включая подъём тяжестей (не более 5 кг). Помочь пересаженной почке приспособиться к новому месту способна диета. Несколько приёмов пищи в день, использование варёных и запечённых блюд, отказ от алкоголя, специй, соли и консервов, а также употребление овощей, диетического мяса (индейка, кролик) и фруктов — основные принципы питания.
Женщины с пересаженной почкой могут выносить и родить ребёнка. Однако все риски стоит обсудить с врачом заранее. Для предотвращения заражения венерическими болезнями следует применять методы барьерной контрацепции. Приём препаратов для подавления иммунитета — залог успешного вмешательства. После выписки пациент должен раз в месяц проходить диспансерный осмотр у лечащего врача. Присвоение группы инвалидности — индивидуальный процесс в каждом случае. Комиссия может дать первую, вторую или даже третью группу (чаще вторую).
Отзывы
Лично столкнулся с такой ситуацией. ХПН, терминальная фаза с исходом в нефросклероз. Диагноз был поставлен ещё в три года, но до 17 лет жил и рос как обычный здоровый ребёнок. Потом был диализ два года, потом пересадка трупной почки. Уже больше пяти лет прошло, всё в норме, анализы хорошие, и, не смотря на порой затягивающиеся на неделю ОРВИ из-за ослабленного медикаментами иммунитета, пересаженная почка гораздо лучше, чем диализ.
Так вышло, что родился я с хронической почечной недостаточностью на фоне нефросклероза. В 2002 году была сделана операция на почках, чтобы сохранить их на максимальный срок. Однако в этом году оборона дала сбой и мой креатинин вышел за пределы 700. Такая величина не сбивается никакой терапией. Только радикальные методы, диализ или пересадка. В данный момент нахожусь в стационаре после операции по пересадке почки. Шов ещё свежий, и надо чаще лежать.
Трансплантация почки — серьёзное оперативное вмешательство. Отличный способ заменить регулярные сеансы гемодиализа при поздних стадиях развития хронической почечной недостаточности. Адекватная подготовка, соблюдение всех рекомендаций врача в послеоперационном периоде — залог благоприятного исхода.